Данные о заболеваемости возрастной формой синдрома «сухого глаза» (по Murbe J.
et al., 2003), полученные разными авторами, варьируют в достаточно широких пределах, а роль отдельных этиологических предпосылок заболевания всё ещё остаётся не вполне ясной, что затрудняет реабилитацию данной категории пациентов [1, 4, 7, 9, 10].
Цель: выявить уровень заболеваемости возрастной формой синдрома «сухого глаза», определить структуру, распространённость и статистическую значимость факторов риска по данным обращаемости.
Материал и методы
У 900 первичных офтальмологических пациентов (396 мужчин, 504 женщины) 66,3±5,5 лет (М±s) проводили: оценку офтальмологического статуса; расчёт показателя субъективного дискомфорта (по Бржескому В.В. и соавт., 2003); тесты Ширмера-1 и Джонса; тест Норна; определение индекса нижнего слёзного мениска; учёт выраженности конъюнктивальных складок, параллельных краю века (по Höh, 1995); оценку функционального состояния мейбомиевых желез (по Korb, 1994); определение показателей ксероза (по Bijsterveld, 1969) и микроэрозий (по Brewitt, 1997); описательную оценку состояния микроциркуляции конъюнктивы; учёт предполагаемых факторов риска синдрома «сухого глаза» (ССГ) с выделением экзогенных (бытовых, производственных, медико-социальных), системно-органных и локальных. Для постановки диагноза ССГ использовали критерии, изложенные в монографии Бржеского В.В., Сомова Е.Е. (2003) [1].
Расчёт необходимого количества наблюдений (при Рt=0,95 и Δ≤3 %) проводили путём преобразования формулы предельной ошибки выборки. У 80 больных ССГ с наличием хронического глазного ишемического синдрома (ХГИС) (по Тарасовой Л.Н. и соавт., 2003; Hayrech S.S., 1988) и у 25 здоровых добровольцев выполняли ультразвуковое триплексное сканирование позвоночной, внутренней сонной, глазничной артерии и их концевых ветвей (сканер PHILIPS; линейный датчик SP 10-15 Гц). У 65 больных ССГ в условиях дисфункции мейбомиевых желез (ДМЖ) проводили: посев мазков с конъюнктивы на питательные среды; исследование соскобов с конъюнктивы на наличие хламидий (ПЦР, «Джин», Россия); микроскопию эпиллированных ресниц для выявления Demodex folliculorum. Для определения статистической значимости отдельных факторов риска ССГ использовали способ бинарной логистической регрессии с расчетом χ2 и р (программа SPSS).
Результаты и обсуждение
Заболеваемость возрастной формой ССГ составила 68,4 % (ССГ лёгкой степени был выявлен у 11,8 % пациентов, средней - у 79,4 %, тяжёлой и очень тяжёлой - у 8,8 %). Указанный показатель превышает уровень заболеваемости ССГ по данным обращаемости среди лиц всех возрастных периодов, который в настоящее время колеблется от
30 % до 45 % [1-5]. С другой стороны, приведенные нами данные вполне соотносятся с показателями заболеваемости ССГ, полученными разными авторами при обследовании пациентов старше 50 лет [1, 4, 8].
Одновременное воздействие нескольких статистически значимых факторов риска ССГ было зафиксировано у подавляющего числа больных (рис. 1). При этом у большинства пациентов отмечалось присутствие нескольких значимых экзогенных факторов (бытовых, производственных, медико-социальных; величина р - от 0,043 до 0,032), являющихся этиологическими предпосылками к развитию артефициального ССГ (по Бржескому В.В. и соавт., 2003) или экзогенной формы ССГ (по Полунину Г.С. и соавт., 2003) [1,5]. В рамках международной Мадридской классификации (по Murbe J. et al., 2003) указанное состояние может быть обозначено как танталическая форма ССГ (связанная с повышенной испаряемостью слезы вследствие внешних воздействий) [8]. Вместе с тем у части пациентов были выявлены значимые факторы риска, являющиеся этиологическими предпосылками развития фармакологической и неврологической форм ССГ [8].
Наличие значимых системно-органных факторов риска (помимо изменений функциональных проб слёзопродукции, обусловленных пожилым возрастом наблюдаемых) было отмечено у 78,5 % больных ССГ (рис. 1-2). Суммарная распространённость факторов риска, приводящих к развитию иммунозависимой формы ССГ (по Benitez del Castillo, 2003), оказалась незначительной (5,35 %), при их высокой статистической значимости (р<0,005) [8].
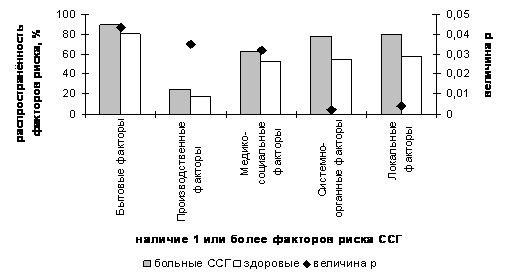
Рис. 1. Структура, распространённость и статистическая значимость факторов риска возрастной формы ССГ по данным обращаемости
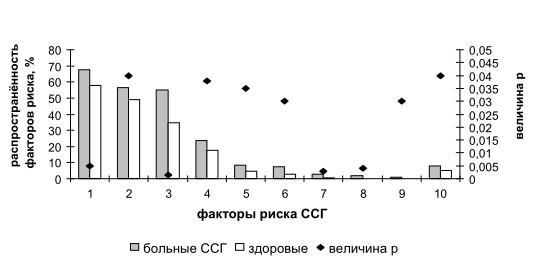
Рис. 2. Структура, распространённость и статистическая значимость
системно-органных факторов риска возрастной формы ССГ по данным обращаемости:
1 - атеросклероз и артериальная гипертензия; 2 - остеохондроз шейного отдела позвоночника; 3 - частичный возрастной андрогенодефицит; 4 - поллиноз; 5 - сахарный диабет; 6 - заболевания щитовидной железы; 7 - заболевания соединительной ткани; 8 - болезнь Шегрена; 9 - аутоиммунные нарушения; 10 - прочие факторы
Наиболее распространёнными были факторы риска, непосредственно или косвенно связанные со старением организма (атеросклероз и артериальная гипертензия, частичный андрогенодефицит). Помимо хорощо изученных и высокозначимых факторов риска ССГ (болезнь Шегрена, заболевания соединительной ткани, андрогенодефицит) настоящее исследование выявило достоверную связь между артериальной гипертензией, обусловленной атеросклерозом, и развитием возрастной формы ССГ (р=0,005), что соотносится с данными Sendeca M. et al. (2004) и Schaumberg D. et al. (2009), указывавших на возможную роль указанных факторов в развитии «сухого глаза» [9, 10]. Таким образом, у подавляющего большинства пациентов имели место этиологические предпосылки к развитию синдромального ССГ (по Бржескому В.В. и соавт., 2003) или системно-органной формы ССГ (по Полунину Г.С. и соавт., 2003) [1, 5]. В соответствии с Мадридской классификацией «сухой глаз» у всех наблюдавшихся соответствовал его возрастной форме, которая у значительной части пациентов сочеталась с гормональной [8].
Присутствие нескольких статистически значимых локальных факторов риска было зафиксировано более чем у 2/3 больных возрастной формой ССГ (рис. 1, 3). Среди пациентов с диагностированным ССГ ожидаемо высокой была распространённость ДМЖ (62,01 %), что полностью соотносится с данными ряда отечественных и зарубежных авторов [1, 4, 5, 8]. Результаты микробиологических исследований, направленных на установление этиологии ДМЖ, были положительными у 49 пациентов (75,3 %). У большинства обследованных отмечено наличие микстинфицирования с преобладанием демодекоза (58,4 %). Хламидии были выявлены у 36,9 %, патогенные стафилококки - у 32,3 %, аденовирус - у 21,5 %, условно патогенная флора - у 52,3 % пациентов. С другой стороны, настоящее исследование продемонстрировало высокую распространённость ХГИС, сопровождающегося нарушениями микроциркуляции бульбарной конъюнктивы, у больных возрастной формой ССГ (71,59 %), а также наличие достоверной связи между ХГИС и развитием ССГ (р=0,002). По данным ультразвукового сканирования у 82,5 % больных возрастной формой ССГ в условиях ХГИС выявлялось атеросклеротическое поражение внутренней сонной артерии (ВСА). У большинства из них (54,5 %) указанное поражение было нестенозирующим и проявлялось утолщением эхографического комплекса «интима-медиа» (до 1,29±0,07 мм). У 88,7 % пациентов с ССГ и ХГИС определялась патологическая извитость ВСА, а у 81,2 % - патологическая извитость позвоночной артерии. У всех больных возрастной формой ССГ в условиях ХГИС выявлялись гемодинамические нарушения в глазничной артерии и её концевых ветвях (включая слёзную артерию), что проявлялось достоверным снижением скоростных характеристик кровотока относительно показателей здоровых добровольцев (в 1,5-1,7 раз), повышением индекса вазорезистентности, изменениями доплеровского спектра кровотока и «обеднением» цветовой карты. Таким образом, более чем у 80% больных возрастной формой ССГ (рис. 1) присутствовали этиологические предпосылки к развитию симптоматического типа ССГ (по Бржескому В.В. и соавт., 2003) или блефароконъюнктивальной формы ССГ (по Полунину Г.С. и соавт., 2003). В соответствии с Мадридской классификацией примерно у 2/3 пациентов определялась воспалительная форма ССГ.
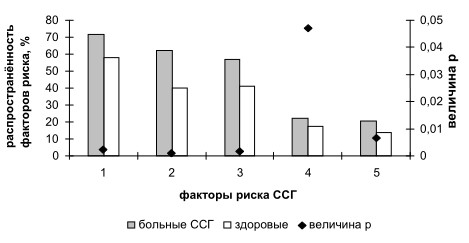
Рис. 3. Структура, распространённость и статистическая значимость локальных факторов риска возрастной формы ССГ по данным обращаемости: 1 - хронический глазной ишемический синдром; 2 - дисфункция мейбомиевых желез; 3 - хронические блефариты; 4 - хронические аллергические конъюнктивиты; 5 - прочие факторы
Заключение
Проведенное исследование выявило весьма значительный уровень заболеваемости возрастной формой ССГ по данным обращаемости (68,4%). Однако среди пациентов доминировали больные ССГ лёгкой (11,8%) и средней тяжести (79,4%) с выраженными, но неспецифическими субъективными проявлениями и присутствием видных объективных признаков «сухого глаза». Вышеизложенное может затруднять раннюю диагностику ССГ, что, в свою очередь, делает невозможным своевременное назначение адекватных лечебных мероприятий. У подавляющего большинства больных возрастной формой ССГ имело место сочетание этиологических предпосылок к развитию артефициального, синдромального и симптоматического типов заболевания (по Бржескому В.В. и соавт., 2003) или комбинированной формы ССГ (по Полунину Г.С. и соавт., 2003) [1,5]. В свете Мадридской классификации, «сухой глаз» у всех наблюдаемых соответствовал его возрастной форме, которая у большинства больных сочеталась с танталической, гормональной и воспалительной [8].
В то же время необходимо отметить, что более чем у 2/3 больных возрастной формой ССГ был диагностирован ХГИС. По нашему мнению, участие ХГИС (обусловленного атеросклерозом и/или артериальной гипертензией) в патогенезе возрастной формы ССГ реализуется за счёт развития нарушений микроциркуляции в большой слёзной железе и конъюнктиве. Как показали ранее проведенные нами исследования, нарушения гемодинамики слёзопродуцирующих органов, в свою очередь, могут приводить к ухудшению морфофункционального состояния слёзопродуцирующих клеток и развитию (или утяжелению) клинической картины ССГ [2, 6]. Приведенные факты дают основание считать, что развитие ССГ у значительной части пациентов пожилого возраста обусловлено одновременным воздействием нескольких разнородных факторов риска. С нашей точки зрения, указанный вариант «сухого глаза» может быть обозначен как возрастная комбинированная форма ССГ, поскольку данный термин акцентирует внимание офтальмолога на выявлении всех возможных этиологических предпосылок заболевания. Оптимизация реабилитации данной категории пациентов, помимо своевременного назначения слёзозаместителей, возможна путём исключения устранимых экзогенных факторов риска, а также за счёт применения патогенетически обоснованной терапии, направленной на купирование или уменьшение влияния системно-органных и локальных факторов. По всей видимости, новые потенциальные возможности патогенетически обоснованной терапии возрастной комбинированной формы ССГ могут быть связаны с эффективным купированием ХГИС, нормализацией гемодинамики слёзопродуцирующих органов и улучшением их морфофункционального состояния.
Список литературы
- Бржеский В.В., Сомов Е.Е. Роговично-конъюнктивальный ксероз (диагностика, клиника, лечение). - С.-Пб.: Левша, 2003. - 157 с.
- Ерёменко А.И., Янченко С.В. Влияние синокаротидных блокад на величину слёзопродукции у больных синдромом «сухого глаза» // Фундаментальн. исслед. - 2006. - №9. - С. 49-50.
- Луцевич Е.Э., Лабиди Э., Матево-сова Э.А. Опыт применения блефаропротективной терапии у пациентов с гиполакримией при синдроме «сухого глаза» // Рефр. хирургия и офтальмол. - 2009. - Т. 9, №1. - С. 43-48.
- Майчук Д.Ю. Клинические формы вторичного сухого глаза в офтальмохирургии и терапии // Eye World. 2002. - №3. - С. 36-37.
- Полунин Г.С., Сафонова Т.Н., Полунина Е.Г. Особенности клинического течения различных форм синдрома «сухого глаза» - основа для разработки адекватных методов лечения // Вестн. офтальмол. - 2006. - № 5. - С. 17-20.
- Янченко С.В., Ерёменко А.И., Галенко-Ерошевский А.П. Блокады позвоночной артерии в комплексной терапии синдрома «сухого глаза» // Кубан. научн. мед. вестник. - 2009. - Т. 109, №4. - С. 162-164.
- Moss S.E., Klein R.., Klein B.E.K. Prevalence of and risk factors for dry eye syndrome // Arch. Ophthalmol. - 2000. - Vol. 118. - P. 1264-1268.
- Murbe J., Benitez Del Castillo J.M., Chen Zhuo L., Berta A., Rolando M. The Madrid Triple Classification of Dry Eye // Arch. Soc. Esp. Oftalmol. - 2003. - Vol.78., №11. - P. 587-594.
- Schaumberg D.A, Dana R., Buring J.E., Sullivan D.A. Prevalence of dry eye disease among US men: estimates from the Physicians, Health Studies // Arch. Ophthalmol. - 2009. - Vol. 127, №6. - P. 763-768.
- Sendeca M., Baryluk A., Polz-Dacewicz M. et al. Prevalence and risk factors of the dry eye syndrome // Przegl. Epidemiol. - 2004. - Vol. 58, № 1. - P. 227-233.



