Рак молочной железы (РМЖ) – чрезвычайно распространенная патология, по последним данным занимает 1-е место по заболеваемости и смертности среди женщин [4]. Частота встречаемости тройного негативного РМЖ (ТНРМЖ) составляет около 22 % среди всех раков молочной железы, и отмечено, что данный тип поражает преимущественно молодых пациенток в возрасте до 35 лет [3,5]. ТНРМЖ – один из четырех молекулярных типов РМЖ, для определения которых необходимо проведение иммуногистохимического исследования с антителами к эстрогеновым рецепторам, рецепторам прогестерона и HER2 (рецептор эпидермального фактора роста человека второго типа). При ТНРМЖ все реакции должны быть отрицательными [9, 1]. Многие авторы отмечают, что ТНРМЖ является гетерогенным типом, в который входит от 3 до 5 подтипов [6, 7, 8, 10]. Однако критерии выделения этих подтипов крайне противоречивы. Мало данных об их прогностических различиях. Высказываются предположения о возможных различиях в тактике лечения данных подтипов ТНРМЖ.
Целью нашего исследования стало изучение клинико-морфологических характеристик различных подтипов ТНРМЖ.
Материалы и методы исследования
Исследование проводилось на архивном материале патологоанатомического отделения МНИОИ им. П.А. Герцена. Материалом стали 38 случаев с тройным негативным РМЖ. В каждом случае производилась оценка размера опухолевого узла; определение гистологического типа; степени злокачественности (по Ноттингемской системе); наличия некроза; карциномы in situ вблизи опухолевго узла; количества лимфатических узлов с метастазами; наличия выхода метастаза за пределы капсулы лимфатического узла, а также наличия опухолевых эмболов в кровеносных и лимфатических сосудах. Также было проведено иммуногистохимическое исследование с антителами к СК5/6, CК14, Ki-67, p53, е-кадгерину.
На основании экспрессии маркеров CK 5/6 и CK14 вся выборка разделена на 3 группы: null-фенотип; «опухоль с базальными характерстиками» и «чистый» базальноподобный рак. Данное разделение было основано на исследовании E.A. Rakha, в котором была показана статистически значимая разница между группой, экспрессирующей цитокератины более чем в 50 % клеток, и группой, экспрессирующей их в 10–50 % клеток. Группа, экспрессирующая цитокератины в более половине клеток, имела более агрессивное клиническое течение [10].
В нашем исследовании получилось 11 случаев, в которых наблюдалась отрицательная реакция с двумя антителами (CK5/6 и CK14) – null-фенотип; 11 случаев, в которых наблюдалась положительная реакция с двумя антителами в более 50 % клеток – «чистый» базальноподобный рак, и промежуточная группа «опухоль с базальными характеристиками», где с одним из антител реакция прошла менее чем в 50 % клеток (рис. 1).
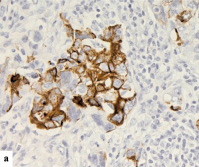
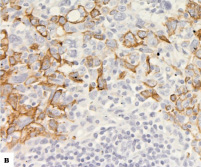
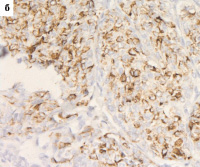
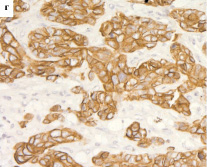
Рис. 1. Экспрессия цитокератинов в РМЖ: а – экспрессия СК5/6 в 1–50 % клеток (очаговая реакция), х200; б – экспрессия CK5/6 в более чем 50 % опухолевых клеток, 100; в – экспрессия СК14 в 1–50 % клеток (очаговая реакция), х200; г – экспрессия 14 в более чем в 50 % опухолевых клеток, 200
Результаты исследования и их обсуждение
Из 38 случаев трижды негативного рака подавляющее большинство относилось к протоковому гистологическому типу (36 случаев – 94,8 %). Протоковый рак характеризуется формированием гнезд, кластеров и трабекул, хотя некоторые опухоли отличаются солидным ростом с небольшим количеством стромы (рис. 2) [2]. Наблюдались 1 случай (2,6 %) долькового рака и 1 случай (2,6 %) папиллярного рака, причем и тот и другой относились к группе «null-фенотип». Возможно, такое распределение связано с тем, что протоковый тип встречается гораздо чаще среди всех видов рака молочной железы, и тройного негативного в частности.
Оценку степени злокачественности опухолей проводили по Ноттингемской системе [7]. Наиболее часто, в 71,1 % наблюдений опухоли имели 3 степень злокачественности. Вторая степень злокачественности обнаружена у 28,9 % пациенток, в то время как опухоли 1 степени злокачественности в выборке отсутствовали. Считаем, что данное наблюдение вполне закономерно и в комплексе с другими факторами обуславливает высокую агрессивность ТНРМЖ.
Диаметр опухоли варьировал от 1 в до 9 см, средний составил 2,8 см. Статистически значимой разницы между группами не обнаружено, однако в выборке «опухоль с базальными характеристиками» наблюдалась наибольшая вариация признака, притом, что средний размер новообразования оставался минимальным (2,6 см).
В большинстве (29 случаев – 76,3 %) некроза в опухоли обнаружено не было (рис. 3). Чаще всего некроз встречался в подтипе «чистый базальноподобный рак», хотя статистически значимых результатов выявить не удалось (рис. 3). Эти данные кажутся логичными, так как наличие некроза является плохим прогностическим признаком во многих типах опухолей, а выборка «чистый базальноподобный рак» согласно мировым данным – одна из самых агрессивных, с неблагоприятным прогнозом.
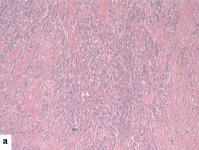
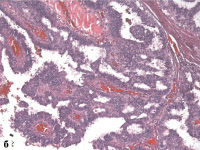
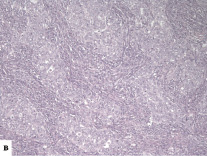
Рис. 2. Гистологические типы РМЖ: a –дольковый, х100; б – папиллярный, х 100; в – протоковый, х200
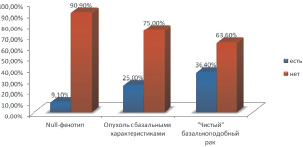
Рис. 3. Наличие некроза или изъязвления в различных подтипах ТНРМЖ
Мы исследовали ткань вокруг опухолевого узла на предмет обнаружения предраковых процессов и отметили, что диспластические изменения и карцинома in situ встречаются редко (7,9 %). Статистически наши подтипы не отличались по наличию карциномы in situ. Любопытен тот факт, что в самой большой по численности выборке – «опухоль с базальными характеристиками» – не выявлено ни одного случая с карциномой in situ, что косвенно указывает на его высокую агрессивность (рис. 4).
В большинстве наблюдений лимфоузлы не были поражены, однако в подтипе «опухоль с базальными характеристиками» число пациентов с метастазами в лимфатических узлах составило 25,0 %, что было в 2 раза больше, чем в других, что еще раз свидетельствует о высокой агрессивности этого подтипа.
Была получена приблизительно схожая картина по наличию эмболов в кровеносных и лимфатических сосудах. Преимущественно обнаружены они не были. Наибольшее количество эмболов обнаружено в подтипе «чистый базальный рак» (18,2 %).
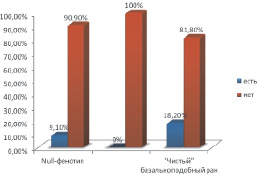
Рис. 4. Наличие диспластических процессов и карциномы in situ округ опухолевого узла
Таким образом, подтипы тройного негативного рака молочной железы не отличались по клинико-морфологическим характеристикам.
Ki-67 – ядерный маркер пролиферативной активности. Реакцию с Ki-67 оценивали в процентах, для удобства ранжирования материала результаты разделили на 5 групп: отсутствие экспрессии (0 %), слабая экспрессия (1–5 % клеток), умеренная (6–20 %), выраженная (21–60 %) и сильно выраженная экспрессия (61–100 %). Во всех 38 случаях выявлялась положительная экспрессия ki-67 (рис. 5). В группах, экспрессирующих цитокератины (опухоль с базальными характеристиками и «чистый базальноподобный рак»), наблюдалась более выраженная реакция. С другой стороны, в этих группах обнаруживалась слабая реакция (окрашено 1–5 % клеток), которой не было в подгруппе null-фенотип. Несмотря на это статистически значимой разницы между группами выявлено не было.
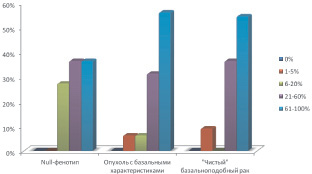
Рис. 5. Результаты иммуногистохимического исследования с антителами к Ki-67 в различных подтипах ТНРМЖ
P53 – ядерный маркер апоптоза, положительная экспрессия которого является плохим прогностическим фактором во многих опухолях. Чаще всего реакция во всех подтипах была отрицательной. Однако в группе «опухоль с базальными характеристиками» превалировала выраженная экспрессия маркера p53 по сравнению с остальными группами (в 50,0 % случаев), хотя статистически значимой разницы между группами выявлено не было.
Е-кадгерин – мембранная молекула адгезии эпителиальных клеток. Во всех подтипах превалировала положительная реакция.
Выводы
Таким образом, в исследуемых подтипах тройного негативного рака молочной железы преобладал протоковый гистологический тип (94,7 %), 3-я степень злокачественности (71,1 %), отсутствовали некроз и изъязвление (76,3 %), предраковые процессы (92,1 %), эмболы в лимфатических и кровеносных сосудах (86,8 и 89,5 % соответственно).
2. Во всех 38 случаях выявлялась положительная реакция с Ki-67, из них в 50,2 % – реакция была выраженная. Ядерный маркер p53 в большинстве случаев отсутствовал (57,9 %), однако в 36,8 % реакция была выраженной (преимущественно в подтипе «опухоль с базальными характеристиками»). Цитоплазматический маркер е-кадгерин выявлялся в 81,6 % случаев.
3. Между выделенными подтипами тройного негативного рака молочной железы статистически значимых различий не обнаружено, ввиду чего разделение на подтипы, основанное только на экспрессии CK5/6 и CK14, представляется некорректным.
Рецензенты:
Мальков П.Г., д.м.н., доцент, профессор кафедры, руководитель курса патологической анатомии ФФМ МГУ, заведующий лабораторией ГБУЗ «Консультативно-диагностический центр № 6» САО, централизованная окружная лаборатория патоморфологии и цитологии, г. Москва;
Андреева Ю.Ю., д.м.н., профессор кафедры патологической анатомии, ГБОУ ДПО РМАПО, г. Москва.
Работа поступила в редакцию 30.10.2013.



