Организационная структура системы здравоохранения Норвегии
Норвежскую систему здравоохранения можно охарактеризовать как семи-децентрализованную. Организационная структура норвежской системы здравоохранения строится на принципе равного доступа к услугам для всех жителей страны, независимо от их социального и экономического статуса, географического расположения. Этот принцип утвержден законодательно.
Норвежская система здравоохранения строится на трех основных уровнях: национальном/государственном, на уровне Региональных органов здравоохранения (РОЗ) и коммунальном (норв. kommuner) (рис. 1).
На национальном уровне парламент выступает в качестве политического органа, принимающего решения, касающихся здравоохранения. Управление генерального аудитора (Riksrevisjonen) является независимым агентством, которое выступает в качестве высшего органа финансового контроля и надзорного органа парламента. Его основными задачами являются мониторинг благосостояния населения и его управление в соответствии с надлежащими финансовыми принципами, решениями и намерениями парламента. После Больничной реформы 2002 г. в Riksrevisjonen был создан отдел служб здравоохранения.
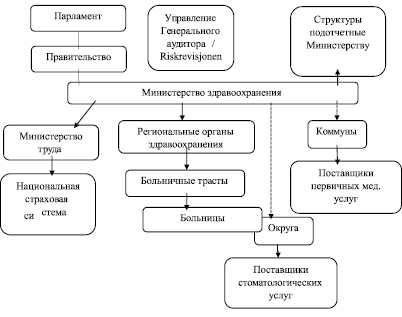
Рис. 1. Организационная структура системы здравоохранения Норвегии
Правительство принимает решения касательно общенациональных приоритетов, предлагает законопроекты и государственный бюджет, которые обсуждаются в парламенте. Каждый член парламента также является работником одного из 12 постоянных комитетов, и большинство предложений, представленных в парламенте, сначала подготавливаются одним из упомянутых комитетов. Постоянная комиссия по услугам здравоохранения отвечает за вопросы, связанные с медицинским обслуживанием, услугами по уходу за здоровьем, политикой касательно наркотиков и алкоголя, а также фармацевтических препаратов.
Основная ответственность за здравоохранение в Норвегии на национальном уровне лежит на Министерстве здравоохранения и социального обеспечения. Оно устанавливает национальную политику здравоохранения, готовит масштабные реформы и законопроекты, контролирует их выполнение и помогает Правительству в принятии соответствующих решений. Как владелец РОЗ, Министерство несет прямую ответственность за обеспечение специализированной помощи. Оно также осуществляет надзор за предоставлением всех других типов помощи, и их координацией.
Министерство труда косвенно вовлечено в систему здравоохранения, в основном через Администрацию труда и благосостояния (NAV), которая управляет различными схемами пособий в рамках национальной системы страхования, такими как отпуск по болезни и потере трудоспособности. С 2009 года Министерство здравоохранения и Директорат здравоохранения несут ответственность за медицинскую часть бюджета в национальной системе страхования. Эта часть бюджета находится в ведении Норвежской администрации экономики здравоохранения (HELFO) [1].
Региональные органы здравоохранения. Вся Норвегия делится на четыре региона с Региональными органами здравоохранения:
– Северная Норвегия (норв. HelseNord);
– Центральная Норвегия (норв. HelseMidt-Norge);
– Западная Норвегия (норв. HelseVest);
– Юго-Восточная Норвегия (норв. HelseSør-Øst) (в которой проживают около 55 % населения).
В РОЗ несут ответственность за предоставление специализированной помощи, в том числе в соматических и психиатрических больницах, а также другие специализированные медицинские услуги: лабораторные и амбулаторные услуги, радиологию, а также специальный уход за людьми с наркотической и алкогольной зависимостью.
РОЗ владеют трастами здравоохранения. В настоящее время насчитывается 27 трастов здравоохранения, из которых 21 – больничные трасты, 4 – фармацевтические трасты, 1 – для предбольничных услуг и 1 – траст информационных технологий в Западной Норвегии.
Округа (норв. fylker) несут основную ответственность за обеспечение стоматологической медицинской помощи. Они также имеют некоторые обязанности в связи с общественным здравоохранением. В целом их роль в предоставлении услуг в области здравоохранения ограничена.
Коммуны (норв. kommuner) отвечают за предоставление и финансирование первичной медицинской помощи, в том числе услуг по реабилитации, физиотерапии и уходу за больными, а также мед. услуг в аварийных ситуациях. Они также несут ответственность за широкий спектр услуг, касающихся общественного здравоохранения и профилактических мер. За коммунами нет прямого контроля от вышестоящих органов, поэтому они имеют относительно большую свободу в организации услуг первичной медицинской помощи. Тем не менее некоторые обязанности были сохранены на центральном уровне, в основном для поддержания равного доступа к государственным услугам. Например, все решения, касающиеся оплаты услуг врачей общей практики, по-прежнему определяются правительством.
Несмотря на превалирование государственного сектора в здравоохранении Норвегии, несколько частных организаций также участвуют в предоставлении медицинских услуг. Их участие является более существенным на уровне первичной медицинской помощи.
Большинство врачей работают сами на себя, но в большинстве случаев они также полностью встроены в государственную систему здравоохранения заключение через договор с коммунами. Частные организации играют незначительную роль в предоставлении специального ухода: менее 2 % больничных коек находится в частных платных больницах (в рамках дневного стационара их доля немного выше). Другие услуги, предоставляемые платными учреждениями, включают в себя долгосрочный уход, некоторые вспомогательные услуги, такие как радиология и лабораторные услуги. Так, в 2010 году 80 и 60 % направлений от врачей общей практики в радиологии и лабораторных услуг были сделаны в пользу платных учреждений.
К некоммерческим организациям, как правило, относятся больницы или учреждения, финансируемые и являющиеся неотъемлемой частью системы общественных медицинских услуг. К такому типу организаций относится, например, Диаконическое больничное учреждение в Осло, которое находится в собственности норвежской церкви.
Национальные планы здравоохранения, опубликованные впервые в 1980 году, являются ключевым инструментом стратегического планирования в секторе здравоохранения. Последний план был опубликован в 2011 году. В плане содержится текущее состояние медико-санитарной помощи системы, в том числе ключевых задач, также предлагаются цели и меры политики, направленные на их достижение. План рассчитан на 4 года, что значительно больше бюджетного плана, который составляется на 1 год. Результаты Национальных планов здравоохранения формально не оцениваются.
Особенности финансовой структуры национальной системы здравоохранения Норвегии
По статистике Всемирного Банка, показатель ВВП на душу населения Норвегии в 2013 году составил почти 101000 USD, что выше, чем в соседних Скандинавских странах, и значительно выше среднего показателя ЕС.
В 2013 году 9,6 % от ВВП Норвегии составили расходы в области здравоохранения. Для сравнения, в США этот показатель составил 17,1 % [12]. Вместе с тем следует отметить, что за последние 10–15 лет в доле расходов на здравоохранение в ВВП Норвегии происходили колебания от 8,4 % в 1997 году до 10 % в 2003 г. С середины 2000-х годов Норвегия потратила меньшую долю своего ВВП на здравоохранение, чем Дания, Швеция и ЕС в среднем. Учитывая, что Норвегия имеет один из самых высоких значений ВВП на душу населения в мире, то и расходы на здравоохранение на душу населения в абсолютном выражении также выше, чем в большинстве стран [13].
Государственные источники составляют подавляющее большинство расходов на здравоохранение (почти 85 %) и состоят из государственных трансфертов (73 %) и взносов в национальную страховую систему (соц. обеспечение) (11 %). Частные источники (в основном частные платежи «с кармана») составляют примерно 15 % расходов на здравоохранение [8]. Стоит отметить, что соотношение долей между государственными и частными источниками доходов в здравоохранении было относительно стабильным с 1980 года.
Данные по расходам на здравоохранение в 2014 году по программам обслуживания показывают, что на медицинскую помощь специалистов приходилось примерно 47 % от общих расходов на здравоохранение, на долю долгосрочного ухода – 28 %. Около 11 % от общей суммы расходов было потрачено на медицинские товары, отпускаемые пациентам (т.е. фармацевтические препараты, медицинские приборы и оборудование) [5].
Сравнение расходов на различные услуги, являющиеся частью общих расходов, показывает, что поступления от частного финансирования используются, в большинстве случаев на фармацевтические препараты и другие медицинские товары кратковременного пользования, а также на амбулаторную медпомощь [5].
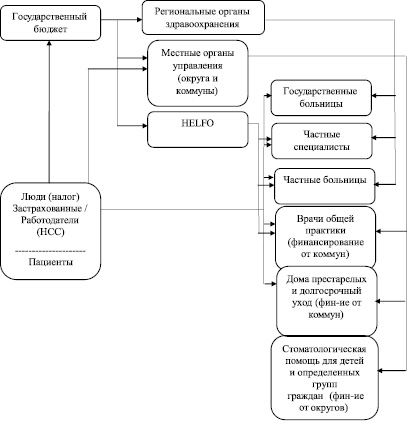
Рис. 2. Основные финансовые потоки в норвежской системе здравоохранения
Основными источниками доходов в здравоохранении являются:
– общая налоговая система;
– частные выплаты.
Налоги взимаются государством (государственные налоги составляют большинство налоговых поступлений), округами и коммунами. Часть общих налоговых поступлений составляют национальные страховые взносы, которые способствуют финансированию национальной системы страхования. Роль Добровольного медстрахования (ДМС) в финансировании медико-санитарной помощи незначительна.
Налоги собираются центральным правительством (около 86 % от общего объема налоговых доходов), коммунами (12 %) и округами (2 %). Индекс налог/ВВП в 2014 году в Норвегии составил 40,8 %, что немного выше, чем по ЕС в среднем, но ниже, чем в Дании (48,6 %) и Швеции (42,8 %).
По структуре налоговых доходов норвежская налоговая система характеризуется относительно высоким уровнем прямых налогов. В 2012 году на прямые налоги приходилось 72 % от общего объема налоговых доходов, который состоял в основном из налога на прибыль физических лиц и компаний. Доходы от труда и пенсий облагаются налогом по прогрессивной ставке (с маргинальными налоговыми ставками, достигающими 55 %). Налогом на прибыль не облагаются доходы ниже 50000 NOK в год [3]. Остальные виды доходов, как правило, облагаются налогом по единой ставке (например, доходы от капитала от частных лиц облагаются налогом по единой форме в размере 28 %). Налоговая система для частных налогоплательщиков в целом является прогрессивной (то есть в среднем ставка налога увеличивается в соответствии с доходом). Высокий доход от налога для компаний включает в себя специальный налог на нефтяные доходы. Налог на богатство также имеет место быть, 0,85 %, при доходе свыше 1 200 000 NOK. Косвенные налоги составили 28 % от общего объема налоговых доходов в 2014 году и состояли в основном из НДС (28 %), установленного на уровне 25 %, акцизов (3 %) и налогов на потребление, а также других налогов на продукты и производство [11].
Национальная система страхования (НСС) распространяется на все лица, которые являются резидентами Норвегии или работают в качестве наемных работников на постоянных или передвижных установках на норвежском континентальном шельфе. То же самое относится к лицам, проживающим на Шпицбергене и Ян Майен, работающим на норвежского работодателя или застрахованным в соответствии с Законом о национальном страховании до окончания срока их пребывания в этих областях. Страхование также является обязательным для определенных категорий норвежских граждан, работающих за границей. Это право финансируется коммунами и закреплено Законом о коммунальном здравоохранении от 2011 г. Законом о специализированных услугах от 1999 и Законом о национальном страховании от 1997 года.
Взносы, выплачиваемые работниками, рассчитываются из валовой заработной платы и пенсионного дохода. В 2015 году ставки составляют: 8,2 % для нанятых работников, 11,4 % для работающих на самих себя и 5,1 % для пенсионеров. Взносы физических лиц не учитываются в прибыли от налогообложения. Для участия в НСС на добровольной основе разработаны отдельные ставки.
В Норвегии нет утвержденного перечня услуг, которые покрываются госфинансированием. На практике система здравоохранения охватывает:
– отпускаемые по рецепту лекарства, а именно препараты, включенные в «синий список/blå resept», особый список лекарств, утвержденный Норвежским агентством медикаментов;
– профилактические услуги, включая: осмотры, скрининг и иммунизацию младенцев и детей школьного возраста; профилактические услуги по охране психического здоровья (в основном для детей и молодёжи); инициативы в области здравоохранения или кампании по продвижению здорового образа жизни и уменьшение социального неравенства в здоровье (в зависимости от коммун);
– основной уход, в том числе услуги врачей общей практики, физиотерапевтов;
– специализированный амбулаторный и стационарный уход; однако некоторые процедуры, такие как пластические операции, должны быть необходимыми для пациента, чтобы воспользоваться правом на пользование государственной помощью;
– неотложная помощь, в том числе чрезвычайная помощь специалистов;
– медсестринский уход;
– стоматологическая помощь (в основном для детей и некоторых других групп);
– офтальмология (очки, как правило, исключены).
Немедицинская и медицинская офтальмологическая помощь, стоматологическая помощь взрослым и комплементарная медицина не покрываются из государственных источников.
Кроме того, страховая система охватывает многие риски, связанные с потерей дохода. Лица, застрахованные в НСС, имеют право на пенсию, выплаты в случае потери кормильца и пенсии по инвалидности, основные преимущества и выгоды посещаемости в случае инвалидности, реабилитации или производственной травмы. Есть также льготы для одиноких родителей, денежные пособия в случае болезни, беременности и родов, усыновления или удочерения, безработицы, а также ритуальные пособия.
Частные выплаты. Большинство финансируемых государством медицинских услуг в Норвегии требует разделения затрат. Система совместного несения расходов в норвежской системе здравоохранения предусматривает, что частные выплаты пациентов составляют 15 % от общих расходов. Тем не менее для некоторых типов услуг эта доля является более существенной. Стационарное лечение является единственным типом медицинских услуг, для которых не требуется никаких затрат со стороны пациента.
Максимальная сумма, до которой действует система доплат, была введена в начале 1980-х годов. При достижении «потолка затрат/egenandelstak» пациент освобождается от каких-либо выплат по лечению до конца календарного года. Egenandelstak устанавливается Парламентом ежегодно (2185 NOK в 2015 году) [10]. Эта сумма состоит из всех затрат на лечение врачами и психологами; важные (например, из «синего» списка) или дорогие лекарства; транспортные расходы, связанные с обследованием и лечением. Когда потолок достигнут, выдаётся особая карта, которая дает право держателю на бесплатное лечение в течение оставшегося календарного года. Система доплат работает также и для детей в возрасте до 16 лет, если один из родителей достиг упомянутого «потолка затрат». В 2010 году почти 1,2 миллиона человек были охвачены схемой egenandelstak 1.
Существует второй «потолок затрат» (egenandelstak 2), согласно которому по услугам физиотерапии и стоматологического лечения у достигших его имеется право на возмещение расходов, платы за проживание в реабилитационных центрах, и лечение за рубежом. Этот потолок также устанавливается каждый год Парламентом (2670 NOK в 2015 году) [4]. К концу 2010 года 46 000 норвежцев получили покрытие затрат на медпомощь согласно схеме egenandelstak 2.
Egenandelstak 1 и egenandelstak 2 не связаны с доходами физических лиц – каждый платит ту же самую сумму, прежде чем данная карта предоставляется пациенту. Услуги коммун, такие как уход на дому для престарелых и инвалидов и стационарная помощь для пожилых людей в домах, не включены в список услуг, учитываемых в схемах egenandelstak. Эти услуги социального ухода, как правило, подлежат значительным расходам из собственного кармана, 75–85 % от личного дохода.
С 1 января 2003 г. те, кто получают минимальные пенсии или выплаты по инвалидности, могут получить основные необходимые лекарства и медсестринскую помощь по уходу бесплатно. Беременные женщины имеют право на бесплатные медицинские осмотры во время и после беременности. Лица, страдающие от определенных инфекционных заболеваний, включая ВИЧ / СПИД, могут получить бесплатную медицинскую помощь и лекарства. То же правило действует в случае производственной травмы или болезни.
На сегодняшний день, при обращении в неконтрактные медучреждения (частные больницы и клиники, не имеющие контракта с государством о совместном несении расходов) медуслуги оплачиваются полностью пациентом и не предусматривают распределение расходов. Однако с предстоящей в конце 2015 г. реформой ожидается увеличение участия частных больниц и клиник в системе описанного частичного субсидирования.
Добровольное медицинское страхование имеет незначительную долю в общем объеме финансирования здравоохранения Норвегии. Это объясняется тем, что все жители Норвегии являются частью общественной страховой системы. В основном этот вид страхования предоставляет более короткое время ожидания для определенных видов услуг, которые входят в список покрываемых основной страховкой, а также консультации врачей-специалистов. Именно короткие листы ожидания могут быть одной из главных причин приобретения частной страховки в Норвегии. В 2011 году около 5 % норвежцев (300 тыс. чел.) были в листе ожидания. Стоит отметить, что в начале 2000-х эта цифра составляла около 30 тыс. человек. Однако с 2007 года часть выручки Общественной системы страхования начала идти на поддержку более быстрого доступа к услугам мед. учреждений для работающих граждан. Это в свою очередь уменьшило спрос на ДМС. Основными покупателями ДМС являются компании. Около 90 % участников этой системы получают ДМС через своего работодателя. Поэтому групповые контракты очевидно доминируют в структуре видов контрактов, их в 10 раз больше, чем индивидуальных (23065 индивидуальных против 210944 групповых).
Услуги ДМС в Норвегии предоставляют 8 компаний, все они являются частными коммерческими компаниями. Все, кроме одной, предоставляют широкий спектр страховых услуг помимо ДМС.
Частные страховщики не связаны с провайдерами медуслуг. ДМС предполагает доступ к получастным и частным клиникам и больницам. Только одна страховая компания предоставляет доступ как к частным, так и к общественным мед учреждениям по своей ДМС. Услуги, которые не покрываются системой довыплат, не входят в страховой список. То же касается и экстренных вызовов.
Кроме вышеперечисленных источников дохода существуют менее важные и намного меньшие по объему, такие как частные организации и физлица, выступающие с инициативами о покупке определенного оборудования или сбора денег на определенные мероприятия в рамках учреждений здравоохранения, проекты в области научной медицины, помощь и пожертвования добровольцев, поступления от благотворительных организаций.
Доля налоговых поступлений, используемых на цели здравоохранения, в 2014 году составила 17 % от общего объема государственных расходов и в течение последних лет менялась незначительно [5].
Сумма, выделяемая на здравоохранение, формируется в бюджете Министерства здравоохранения, которое распределяет свой бюджет между РОЗ, коммунами, округами и HELFO, которые приобретают услуги от провайдеров медико-санитарной помощи. Для большинства видов помощи приобретение и предоставление медицинских услуг интегрированы, т.е. осуществляются одной организацией. Например, услуги по долгосрочному уходу находятся в собственности коммун и медицинский персонал, оказывающий медуслуги по долгосрочному уходу, нанимается также коммунами.
Средства для стационарной помощи выделяются четырём РОЗ путем сочетания блочных грантов и финансирования на основе оказанных услуг. В 2012 году на долю соматического ухода приходилось 60 % подобного финансирования, а оставшиеся 40 % финансирования шли от РОЗ. Другие виды медпомощи специалистов финансируются в основном за счет целевых грантов. Размер гранта зависит от типа предоставляемой услуги: большее внимание уделяется соматическим заболеваниям (73 % в 2010 году), психиатрической помощи (18 %), скорой помощи / перевозке больных (6 %) и лечению токсикомании (3 %). Кроме того, размер гранта зависит от ряда других факторов, в том числе количества жителей, проживающих в регионе, и демографии населения. Эти переменные меняют процентное соотношение в структуре предоставляемых услуг. Через финансирование на основе деятельности, части распределения осуществляются в зависимости от количества пациентов, получивших лечение. Расчет по оказанным услугам производится на основе системы Групп, основанных на диагнозе (DRG).
Гранты от правительства являются основным источником финансирования для коммун и округов. До 1986 года, коммуны получали ряд блочных субсидий в качестве целевых трансферов. С 1986 года эта система была заменена на единоразовую передачу целого гранта. Государство имеет формулу распределения (так называемая Схема Гранта с Общей Целью) сумм между коммунами и округами. Суммы рассчитываются с использованием взвешенной системы (возраст имеет самый большой «вес»), чтобы компенсировать изменения на спрос на услуги и ценовые различия.
Объем средств, направляемых в HELFO, определяется на ежегодном бюджетном процессе в парламенте в рамках обсуждения расходов на систему страхования. Распределение осуществляется на основе гибких оценок и ожиданий (overslagsbevilgninger), а не в виде жёстких лимитированных бюджетов, и может быть скорректировано на конец года в зависимости от фактического количества расходования. Средства сначала передаются в бюджет Министерства здравоохранения, а затем направляются в HELFO.
Зарплаты для персонала в публичном секторе здравоохранения обычно обсуждаются государством, коммунами (представителями Норвежской ассоциации локальных и региональных институтов), компаниями из сферы здравоохранения (с представителями организации SPEKTER), а также организациями, созданными для работников, такими как Норвежская мед. ассоциация, Норвежская ассоциация медсестер и Норвежская ассоциация стоматологов). Основа дохода для врачей общей практики обсуждается централизованно и не меняется в зависимости от региона Норвегии. Союз врачей общей практики и государство обсуждают выплаты по произведенным услугам, а также уровень выплат от пациентов. Те же пункты, но для врачей, практикующих частным образом и имеющих контракт с РОЗ, также обсуждаются централизованно и являются универсальными, т.е. не меняются в зависимости от региона.
Таким образом, норвежская система здравоохранения строится на модели Бевериджа, в основе которой заложена доктрина социального страхования, основанная на идее общенародной социальной солидарности. Считаем, что данная модель может быть принята в качестве ориентира при формировании современной модели здравоохранения России.
Рецензенты:
Ахполова В.Б., д.э.н., зав. кафедрой «Менеджмент», ГБОУ ВПО «Северо-Осетинский государственный педагогический институт», г. Владикавказ;
Лазарова Л.Б., д.э.н., зав. кафедрой «Экономика и финансы», Финансовый университет при Правительстве РФ, Владикавказский филиал, г. Владикавказ.



