Гиперпаратиреоидная остеодистрофия – системное заболевание, в основе которого лежит нарушение функции паращитовидных желез [2, 6, 7]. Болезнь характеризуется хроническим течением и выявляется преимущественно в возрасте 30–40 лет. Частота заболевания составляет 25–28 новых случаев на 100000 населения ежегодно, чаще поражаются женщины [13].
Целью данной работы является обзор современных взглядов на особенности патогенеза и клинико-лабораторной диагностики патологического состояния.
Результаты исследования и их обсуждение
В большинстве случаев солитарная или множественная аденома (80–85 %) приводит к гиперфункции паращитовидных желез, реже – диффузная гиперплазия (2–12 %) и гормонально активная карцинома (5 %) [9]. Увеличение числа паренхиматозных клеток и патологическая клеточная регуляция освобождения паратгормона способствуют увеличению его продукции и содержания в плазме, первичному гиперпаратиреозу [10]. В результате чего нарушается функция остеобластов, возрастает число остеокластов, за счет ускорения созревания клеток-предшественников остеокластов [8]. В начале заболевания из-за остеокластической резорбции отмечается усиление лакунарного и очагового рассасывания кости, истончаются трабекулы, уменьшается их число, увеличивается расстояние между ними, появляется порозность кортикального слоя [3, 6]. В последующем нарастает содержание неминерализованного остеоида, недифференцированных мезенхимальных клеток и многоядерных гигантских остеокластов [5]. Необходимо отметить, что паратгормон воздействует на остеокластогенез опосредованно, через систему RANKLs/RANK/OPG [7]. RANKLs, являясь эффекторной молекулой, вызывает активацию и дифференцировку остеокластов [1]. Он связывается на поверхности клеток моноцитарно-макрофагальной линии с родственным трансмембранным рецептором RANK [1, 4]. Этот комплекс активирует ядерный фактор κB (NKκB), что в свою очередь стимулирует пролиферацию и дифференцировку остеокластов, следовательно, усиливает процессы костной резорбции [1, 4]. OPG – остеокласт ингибирующий фактор, является ключевым звеном ингибирования остеокластов. Это растворимый рецептор – «ловушка» для RANKLs, «запрещающая» взаимодействие между RANKLs и RANK [1, 4]. Он тормозит процессы остеокластогенеза и костной деструкции. Дисбаланс этой системы приводит к нарушениям костеобразования и ремоделирования костной ткани [4].
Избыточная концентрация паратгормона способствует увеличению содержания лимонной кислоты в костях, что создает благоприятные условия для действия кислых гидролаз и растворения солей кальция [8, 12]. При гиперпаратиреозе возникает снижение реабсорбции фосфатов в канальцах почек, что приводит к гиперфосфатурии и гипофосфатемии, избыточному накоплению солей кальция в тубулярной эпителиальной системе почки, что ведет к возникновению нефросклероза [11]. Считается, что почечные явления выражают интенсивность основного заболевания, а костные – длительность [3, 6].
М.К. Климова выделяет 3 типа структурных изменений при первичном гиперпаратиреозе: остеопоротический, кистозный, смешанный ‒ и 2 стадии: начальная, при которой выявляются кистозные изменения и остеопороз в отдельных костях, вторая (выраженная) – остеопороз и множественные кистозные очаги, наблюдающиеся во всех костях [2]. Опухолевидные образования, макро- и микроскопически идентичны как гигантоклеточной опухоли – остеобластокластоме, так и множественным кистозным очагам, локализующимся в костномозговом канале [2, 3, 6].
Общепринятым методом диагностики определения уровня паратгормона в плазме является иммунорадиологический метод [11]. Однако более перспективным направлением принято считать измерение уровня активности ксантиноксидазы в крови [12]. Для топической диагностики аденомы или гиперплазированной околощитовидной железы применяют ультразвуковое исследование, сканирование с таллием-технецием, непрямую лимфографию, компьютерную и магнитно-резонансную томографию [13].
На ранних стадиях заболевания чаще всего больные предъявляют жалобы на глухие неопределенные боли в костях, общую мышечную слабость, повышенную утомляемость, головные боли [6, 9]. Пациенты испытывают повышенную жажду, потерю аппетита, описывают симптомы мочекаменной болезни. Часто при самоосмотре больные обнаруживают различные деформации: утолщения, бугристости в области метафизов длинных трубчатых костей [2, 3]. Отложение солей извести в барабанной перепонке или поражение пирамиды височной кости приводит к изменению слуха [8, 11]. Атрофия зрительного нерва и склеротические процессы глазного дна способствуют утрате зрения [6].
Представленный случай из практики интересен с точки зрения как клинических проявлений заболевания, так и своевременной диагностики гиперпаратиреоидной остеодистрофии.
Клинический случай. Больная Я., 1975 года рождения, находилась на лечении в ортопедическом отделении № 1 ФГБУ «УНИИТО им. В.Д. Чаклина» с диагнозом: остеобластокластома правой таранной кости с прорывом в мягкие ткани, фиброзная дисплазия нижней трети левой большеберцовой кости.
Жалобы при поступлении: постоянная боль в области правого голеностопного сустава, отек, местное повышение температуры, периодические боли в нижней трети левой голени.
Из анамнеза заболевания: зимой 2012 г. подвернула правую стопу, после чего появились боль, отек и дискомфорт в области голеностопного сустава. В течение 1,5–2 месяцев отек не уменьшался, периодически увеличивался, кожная температура в области сустава была повышена. Летом 2012 г. обратилась в Свердловскую областную клиническую больницу № 1, где была выполнена компьютерная томография и рентгенологическое исследование левой голени и правого голеностопного сустава. На основании выявленных патологических изменений поставлен промежуточный диагноз: гигантоклеточная опухоль правой таранной кости, фиброзная дисплазия левой большеберцовой кости. Пациентка была направлена в Свердловский областной онкологический диспансер, 24.08.12 выполнена трепанобиопсия таранной и большеберцовой костей (гистологический № 7625.12, 7626.13.1 – гигантоклеточная опухоль правой таранной кости, левой большеберцовой – губчатая кость без признаков атипии). В дальнейшем рекомендовано лечение в условиях ортопедического отделения УНИИТО.
Из анамнеза жизни: мочекаменная болезнь, хронический вторичный пиелонефрит вне обострения с 2010 г. В 2010 году плановая беременность, одни роды.
В УНИИТО повторно проводилось томографическое и рентгенологическое исследование: гигантоклеточная опухоль правой таранной кости с признаками малигнизации, фиброзная дисплазия левой большеберцовой кости (рис. 1, 2).
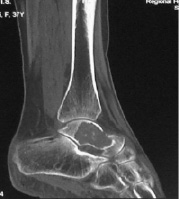
Рис. 1. Компьютерная томограмма правой таранной кости больной Я.
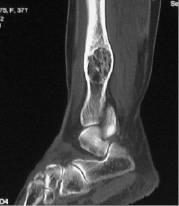
Рис. 2. Компьютерная томограмма левой большеберцовой кости больной Я.
Клинико-биохимические показатели крови и мочи находились в пределах референсных значений, за исключением уровня креатинина (136 мкмоль/л).
12.09.12 выполнена частичная резекция правой таранной кости, удаление опухоли, пластика костным цементом. Интраоперационная картина: выделено тело таранной кости, имеется прорыв в мягкие ткани; они желтоватой окраски. Выявлена полость, занимающая тело, блок и шейку, заполненная рыхлой мягкой тканью, напоминающей «рыбье мясо». Произведена экскохлеация опухоли, кюретаж, обработка электрокоагуляцией, экспозиция 5 % йодом и 96 % спиртом. Полость плотно заполнена костным цементом (20 грамм GMVsmartest c гентамицином) (рис. 3, 4). Полученное содержимое направлено на гистологическое исследование.
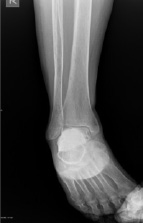
Рис. 3. Рентгенограмма правой таранной кости (фас) больной Я. после операции (дефект плотно заполнен костным цементом)
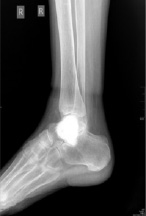
Рис. 4. Рентгенограмма правой таранной кости (профиль) больной Я. после операции (дефект плотно заполнен костным цементом)
Послеоперационный период протекал без особенностей. Клинико-биохимические показатели крови и мочи находились в пределах референсных значений, уровень креатинина совпадал с его предоперационным значением. При выписке наложена циркулярная гипсовая повязка на 1,5 месяца.
При микроскопическом исследовании гистологического препарата определяется образование, состоящее из: вытянутых клеток с гиперхромным ядром, клеток овальной формы с умеренно выраженной цитоплазмой и светлым ядром, многоядерных гигантских клеток, равномерно рассеянных по опухолевому полю, инфильтратов из лимфоцитов, скоплений эритроцитов. Имеются очажки пролиферации одноядерных остеобластических элементов. В периферических отделах располагаются пучки коллагеновых волокон и узкие прослойки волокнистой соединительной ткани. Таким образом, вышеописанная гистологическая картина представляет больше данных за гигантоклеточную опухоль [5] (рис. 5, 6).
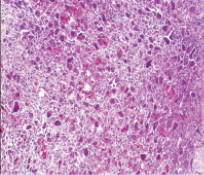
Рис. 5. Гигантоклеточная опухоль правой таранной кости больной Я. Г+Э. Ув. х 100 (фото гистологического препарата)
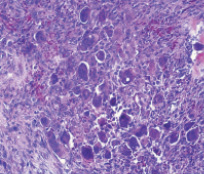
Рис. 6. Гигантоклеточная опухоль правой таранной кости больной Я. Г+Э. Ув. х 200 (фото гистологического препарата)
26.10.12 пациентка обратилась на повторный прием, снята гипсовая повязка. По данным томографического и рентгенологического исследований, дефект таранной кости замещен цементом, структура окружающей костной ткани не изменена, данных за рецидив опухоли нет.
13.05.13 на консультативном приеме больная предъявила жалобы на постоянную ноющую боль в правом тазобедренном суставе, подвздошной области, отек и боль в правом коленном суставе, нарушение слуха и зрения справа. Выполнено рентгенологическое и томографическое обследование, выявлено: полифокальное очаговое поражение костей таза доброкачественного характера (рис. 7, 8). Рекомендовано исследовать гормональную активность щитовидной и паращитовидной желез в условиях эндокринологического отделения городской клинической больницы № 40, динамическое наблюдение в УНИИТО.
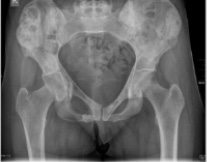
Рис. 7. Рентгенограмма обзорного снимка таза больной Я. (полифокальное очаговое поражение костей таза)
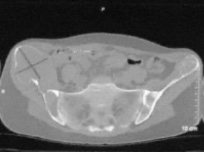
Рис. 8. Компьютерная томограмма костей таза больной Я. на одном из срезов (полифокальное очаговое поражение костей таза)
27.05.13 пациентка госпитализирована в хирургическое отделение № 5 городской клинической больницы № 40 с диагнозом: аденома паращитовидной железы, первичный гиперпаратиреоз. Уровень паратгормона составил 748 пг/мл. 30.05.13 выполнена парааденомэктомия. Результат гистологического исследования: № 10607 – аденома околощитовидной железы. Рекомендовано наблюдение и лечение у эндокринолога по месту жительства, контроль уровня кальция, прием глюконата кальция.
18.10.13 проведен очередной консультативный прием в УНИИТО. Больная отметила положительную динамику собственного состояния: уменьшился болевой синдром, стала лучше слышать и видеть. По результатам рентгенологического исследования: полифокальное поражение костей таза доброкачественного характера без отрицательной динамики по сравнению с предыдущей картиной.
Заключение
Данный пример демонстрирует необходимость своевременной клинической, лабораторной диагностики больных с гиперпаратиреоидной дистрофией на этапе консультативного приема, учитывая пол, возраст, анамнестические данные (мочекаменная болезнь, хронический пиелонефрит) и в особенности обнаружения вторичных костных изменений («бурых» опухолей, кистозных поражений нескольких сегментов костной системы).
Рецензенты:
Герасимов А.А., д.м.н., профессор, зав. кафедрой медицины катастроф, ГБОУ ВПО «Уральский государственный медицинский университет» Минздрава РФ, г. Екатеринбург;
Борзунов И.В., д.м.н., ученый секретарь Ученого совета, ГБОУ ВПО «Уральский государственный медицинский университет» Минздрава РФ, г. Екатеринбург.
Работа поступила в редакцию 04.06.2014.
Библиографическая ссылка
Елфимов С.В., Пивень И.М., Кудрявцева И.П., Пелевин И.А. ОСОБЕННОСТИ КЛИНИЧЕСКОЙ КАРТИНЫ И ДИАГНОСТИКИ БОЛЕЗНИ РЕКЛИНГХАУЗЕНА // Фундаментальные исследования. – 2014. – № 7-3. – С. 487-491;URL: https://fundamental-research.ru/ru/article/view?id=34468 (дата обращения: 16.04.2024).



