Рак легкого является преобладающей формой среди злокачественных новообразований, из которого до 80 % приходится на немелкоклеточный рак легкого (НМРЛ). Отдаленные результаты лечения и выживаемости больных НМРЛ далеки от желаемых. В связи с этим актуальным является изучение морфологических критериев, связанных с важнейшими клинико-морфологическими параметрами опухоли, выживаемостью больных и способных с большой долей вероятности прогнозировать течение заболевания.
Пролиферация – основополагающий процесс в возникновении и развитии опухоли, а также фактор прогноза ее биологического поведения. На сегодняшний день существуют определенные трудности в достоверной оценке пролиферативного потенциала опухоли, так как пролиферация включает в себя не только количество пролиферирующих клеток (пролиферативная активность, фракция роста), но и скорость прохождения клеткой фаз митоза (продолжительность клеточного цикла).
Для оценки пролиферативной активности общепризнанным и доступным является иммуногистохимическое определение уровня антигена Ki-67. В многочисленных исследованиях показана связь этого маркера с прогнозом при НМРЛ [2, 8].
Аргирофильные белки, ассоциированные с ядрышкообразующими районами (Ag-ЯОР), являются маркером скорости клеточного цикла. До 75 % окрашивания Ag-ЯОР составляют два главных аргирофильных белка С23 (нуклеолин) и В23 (нуклеофозмин), играющих важнейшую роль в синтезе рРНК [12]. Эти белки выявляются в ядрах клеток на протяжении всего клеточного цикла, количественно увеличиваясь в 1,5–3 раза в S- и G2-фазы [13]. Показана обратная зависимость между количественным содержанием Ag-ЯОР и длительностью клеточного цикла [3], временем удвоения опухоли [9].
Анализ существующей литературы показал противоречивый характер связи антигена Ki-67 и Ag-ЯОР с клинико-морфологическими параметрами и выживаемостью больных НМРЛ [1, 2, 4, 8, 10, 11]. Кроме того, отсутствуют работы, уточняющие взаимную связь антигена Ki-67 и Ag-ЯОР с клинико-морфологическими параметрами и выживаемостью при НМРЛ.
Исходя из вышеизложенного, целью работы стало исследование антигена Ki-67 и Ag-ЯОР во взаимосвязи с клинико-морфологическими параметрами и выживаемостью при НМРЛ.
Материал и методы исследования
Исследованы 210 операционных материалов НМРЛ, удаленных за период 2007–2009 гг. в Алтайском краевом онкологическом диспансере (случаи с М1 и множественными опухолями исключены из исследования). Средний возраст пациентов составил 59 лет (от 35 до 75 лет), 177 мужчин (84 %) и 33 женщины (16 %). Выполнена лобэктомия 148 пациентам (70 %) и пневмонэктомия 62 пациентам (30 %). Предоперационная химиотерапия и лучевая терапия не проводились. Постоперационная химиотерапия проведена 21 пациенту (10 %), чаще использовались цисплатин и этопозид. Постоперационная лучевая терапия проведена 64 пациентам (30 %), суммарной очаговой дозой 50–60 Гр. Патогистологическая характеристика опухолей определена согласно классификации TNM 7 пересмотра [14] и представлена в табл. 1.
Таблица 1
Распределение случаев с высоким и низким содержанием Ag-ЯОР и ИМ Ki-67 при НМРЛ (абсолютное количество (в процентах)).
|
Характеристика |
Количество случаев |
–Ag-ЯОР |
+Ag-ЯОР |
||
|
–Ki-67 |
+Ki-67 |
–Ki-67 |
+Ki-67 |
||
|
Первичная опухоль Т 1 Т 2 и Т 3 наибольший размер < 3 см > 3 см Лимфатические узлы N 0 N 1–3 Стадия I II и III Гистогенез аденокарцинома плоскоклеточный рак Дифференцировка высокая умеренная и низкая |
54 (26) 156 (74) 87 (41) 123 (59) 134 (64) 76 (36) 107 (51) 103 (49) 94 (45) 116 (55) 54 (26) 156 (74) |
25 (46) 36 (23) 38 (44) 23 (19) 45 (33) 16 (21) 40 (37) 21 (21) 34 (36) 27 (23) 29 (54) 32 (21) |
16 (30) 28 (18) 23 (26) 21 (17) 32 (24) 12 (16) 24 (23) 20 (19) 23 (25) 21 (18) 8 (15) 36 (23) |
6 (11) 30 (19) 11 (13) 25 (20) 20 (15) 16 (21) 16 (15) 20 (19) 21 (22) 15 (13) 8 (15) 28 (18) |
7 (13) 62 (40) 15 (17) 54 (44) 37 (28) 32 (42) 27 (25) 42 (41) 16 (17) 53 (46) 9 (16) 60 (38) |
Кусочки ткани фиксировали 18–24 часа в 10 % нейтральном забуференном формалине. После стандартной проводки операционного материала готовили гистологические срезы толщиной 4 мкм. Препараты окрашивали гематоксилином и эозином, ШИК-реактивом/альциановым синим, по Крейбергу. Иммуногистохимическим методом определяли антиген Ki-67 (клон MIB-1), цитокератины 7 (клон SP52), 20 (клон SP33), High Molecular Weight (клон 34βE12) в автоматическом стейнере Ventana XT. Определяли индекс метки (ИМ) Ki-67 – количество положительно окрашенных клеток от общего количества подсчитанных клеток (в процентах). В каждом случае исследовали 1000 клеток в 5–7 полях зрения, при увеличении х400. Так как распределение ИМ Ki-67 в НМРЛ было непараметрическим, то меру центральной тенденции представляли в виде медианы, которая составила 25 % (интерквартильный интервал 18–42 %). Данное значение считали пороговым, что согласуется с данными литературы [8]. Соответственно, случаи с ИМ Ki-67 25 % и более считались с высоким ИМ Ki-67 (+Ki-67), до 25 % – с низким (–Ki-67).
Для изучения Ag-ЯОР срезы окрашивали азотнокислым серебром по одностадийной методике [15]. Перед окрашиванием срезы автоклавировали при 120 °С 20 минут, в 0,01 М цитратном буфере (рН = 6,0). Докрашивание ядер не проводили, срезы заключали в канадский бальзам. В каждом случае определяли площадь Ag-ЯОР (в мкм2) в ядрах 100–120 случайно выбранных клеток с 10–15 цифровых изображений, полученных с соответствующих полей зрения микроскопа при увеличении х1000 (объектив х100, 1.25, oil). Компьютерный анализ изображений проводили в программе ImageJ 1.42. Для исключения ошибки измерений гранулы размером менее 0,1 мкм2 исключены из анализа. В качестве внутреннего контроля окрашивания использовали площадь Ag-ЯОР в ядрах малых лимфоцитов [7]. Находили индекс площади Ag-ЯОР – частное от деления площадей Ag-ЯОР в клетке опухоли и малом лимфоците. Так как распределение индекса площади Ag-ЯОР в НМРЛ было параметрическим, то меру центральной тенденции представляли в виде среднего значения, которое составило 6,51 (стандартное отклонение 1,68). По аналогии с оценкой ИМ Ki-67, случаи с индексом площади Ag-ЯОР 6,51 и более считались с высоким содержанием Ag-ЯОР (+Ag-ЯОР), до 6,51 – с низким (-Ag-ЯОР).
Статистический анализ полученных данных осуществляли в программе STATISTICA 6.0. При проверке статистических гипотез применяли двусторонний точный критерий Фишера для таблиц 2×2, для выявления корреляции – тест χ2. Определяли общую скорректированную выживаемость больных за пятилетний период после операции, использовали метод Каплана – Мейера, логарифмический ранговый тест, регрессионную модель Кокса. Достоверность оценивали при р < 0,05.
Результаты исследования и их обсуждение
В НМРЛ найдена корреляция между индексом площади Ag-ЯОР и ИМ Ki-67 (r=0,33, р < 0,001). Кросстабулированное распределение случаев НМРЛ с высоким и низким содержанием Ag-ЯОР и ИМ Ki-67 в зависимости от морфологических параметров опухоли представлено в таблице 1.
Отмечалось статистически значимое увеличение количества случаев с +Ag-ЯОР в группе опухолей Т2 и Т3 по сравнению с Т1 – 92 (59 %) и 13 (24 %) случаев соответственно (р < 0,001). Однако при исследовании ИМ Ki-67 статистически значимого отличия не получено в этих группах – 90 (58 %) и 23 (43 %) случая соответственно (р = 0,06). В НМРЛ с размером первичной опухоли более 3 см количество случаев с +Ag-ЯОР и +Ki-67 больше, чем в опухоли менее 3 см: для содержания Ag-ЯОР – 79 (64 %) и 26 (30 %) случаев соответственно (р < 0,001); для ИМ Ki-67 – 75 (61 %) и 38 (43 %) случаев соответственно (р = 0,02). Количество случаев с +Ag-ЯОР достоверно больше в группе опухолей с наличием метастазов в лимфатические узлы по сравнению с опухолями без метастазов – соответственно 48 (63 %) и 57 (43 %) случаев (р < 0,01). Количество случаев с +Ki-67 достоверно не отличается между этими группами – соответственно 44 (58 %) и 69 (52 %) случаев (р = 0,4). Количество случаев с +Ag-ЯОР достоверно больше во II–III стадии заболевания по сравнению с I стадией – соответственно 62 (60 %) и 43 (40 %) случаев (р = 0,006). Количество случаев с +Ki-67 достоверно не отличается между II-III и I стадиями заболевания – соответственно 62 (60 %) и 51 (48 %) случаев (р = 0,07). Количество случаев с +Ag-ЯОР и +Ki-67 достоверно больше в плоскоклеточном раке легкого, чем в аденокарциноме: для содержания Ag-ЯОР – 68 (59 %) и 37 (39 %) случаев соответственно (р = 0,008); для ИМ Ki-67 – 74 (64 %) и 39 (42 %) случаев соответственно (р = 0,001). Количество случаев с +Ag-ЯОР и +Ki-67 достоверно больше в группе опухолей с умеренной и низкой дифференцировкой по сравнению с высокодифференцированными опухолями: для содержания Ag-ЯОР – 88 (56 %) и 17 (31 %) случаев соответственно (р < 0,01); для ИМ Ki-67 – 96 (61 %) и 17 (31 %) случаев соответственно (р < 0,001).
Содержание Ag-ЯОР в НМРЛ имело корреляцию с показателем Т (р < 0,001), размером первичной опухоли до 3 см и более (р < 0,001), показателем N (р < 0,01), стадией заболевания (р < 0,01), гистогенезом (р < 0,01) и дифференцировкой опухоли (р < 0,01). ИМ Ki-67 был взаимосвязан с размером первичной опухоли до 3 см и более (р < 0,01), гистогенезом (р < 0,001) и дифференцировкой опухоли (р < 0,01).
На основании полученных данных выделены четыре типа НМРЛ в зависимости от содержания Ag-ЯОР и ИМ Ki-67: –Ag-ЯОР/-Ki-67 – 1 тип, –Ag-ЯОР/+Ki-67 – 2 тип (рис. 1, а, б), +Ag-ЯОР/-Ki-67 – 3 тип (рис. 1, в, г) и +Ag-ЯОР/+Ki-67 – 4 тип.
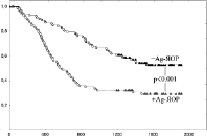
Общая скорректированная выживаемость больных НМРЛ за пятилетний период после операции составила 40,3 ± 3,7 %. Выживаемость больных НМРЛ имела статистически значимое отличие в зависимости от содержания Ag-ЯОР и ИМ Ki-67 (табл. 2, рис. 2, а, б). Также в этих группах прослеживалась зависимость выживаемости больных от взаимного содержания Ag-ЯОР и ИМ Ki-67 (табл. 2, рис. 2, в). Наблюдалось последовательное уменьшение выживаемости в ряду: 1 тип, 2 тип, 3 тип и 4 тип опухоли. В группе опухолей с низким или высоким содержанием Ag-ЯОР выживаемость не отличалась при низком или высоком ИМ Ki-67 (между –Ag-ЯОР/-Ki-67 и –Ag-ЯОР/+Ki-67, между +Ag-ЯОР/-Ki-67 и +Ag-ЯОР/+Ki-67). В группе опухолей с низким ИМ Ki-67 выживаемость выше в опухолях с низким содержанием Ag-ЯОР (–Ag-ЯОР/–Ki-67) по сравнению с опухолями с высоким содержанием Ag-ЯОР и (+Ag-ЯОР/–Ki-67). Аналогично, в группе опухолей с высоким ИМ Ki-67 выживаемость выше в опухолях с низким содержанием Ag-ЯОР (–Ag-ЯОР/+Ki-67) по сравнению с опухолями с высоким содержанием Ag-ЯОР (+Ag-ЯОР/+Ki-67). Также не найдено статистически значимого отличия в выживаемости больных с типами –Ag-ЯОР/+Ki-67 и +Ag-ЯОР/–Ki-67. Исходя из полученных данных, типы –Ag-ЯОР/+Ki-67 и +Ag-ЯОР/–Ki-67 НМРЛ объединены в один «промежуточный» тип, в котором содержание Ag-ЯОР и ИМ Ki-67 имели противоположные значения. Выживаемость больных с «промежуточным» типом опухолей статистически значимо отличалась от опухолей типов –Ag-ЯОР/-Ki-67 (р = 0,03) и +Ag-ЯОР/+Ki-67 (р = 0,007) и имела промежуточное значение (табл. 2, рис. 2, г).
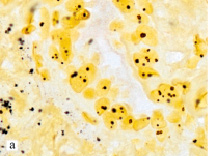
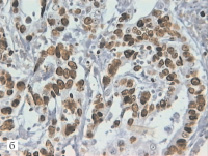
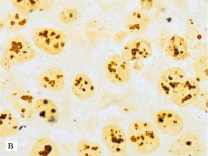
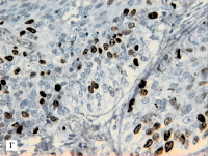
Рис. 1. Немелкоклеточный рак легкого: умеренно дифференцированная аденокарцинома с низким содержанием Ag-ЯОР (а) и высоким ИМ Ki-67 (б), умеренно дифференцированный плоскоклеточный рак с высоким содержанием Ag-ЯОР (в) и низким ИМ Ki-67 (г): а, в – окраска азотнокислым серебром, х1000; б, г – иммуногистохимический метод, х400
При проведении многомерного регрессионного анализа: тип операции, постоперационная химиорадиотерапия, показатель Т, стадия заболевания, степень дифференцировки, ИМ Ki-67, – данные о выделении четырех или трех типов опухолей (по взаимному содержанию Ag-ЯОР и ИМ Ki-67) не имели влияния на выживаемость больных НМРЛ. Четыре критерия – показатель N (отсутствие или наличие метастазов), размер опухоли (до 3 см или более), гистогенез (аденокарцинома или плоскоклеточный рак), содержание Ag-ЯОР (низкое или высокое) – имели независимое влияние на выживаемость больных НМРЛ, из которых показатель N имел наибольшее значение (табл. 3). Исходя из этого, исследовано влияние на выживаемость размера опухоли, гистогенеза и содержания Ag-ЯОР в опухолях с отсутствием и наличием метастазов в региональные лимфатические узлы. В НМРЛ с отсутствием метастазов в лимфатические узлы выживаемость больных была связана с размером и гистогенезом опухоли (χ2 = 25,0, р < 0,001), а при наличии метастазов – с размером опухоли и содержанием Ag-ЯОР (χ2 = 19,0, р < 0,001) (табл. 3).
 а
а 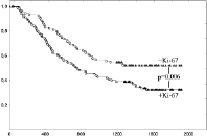 б
б
 в
в 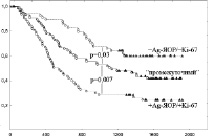 г
г
Рис. 2. Графики выживаемости по Каплану – Мейеру больных немелкоклеточным раком легкого: с низким и высоким содержанием Ag-ЯОР-белков (а); с низким и высоким ИМ Ki-67 (б); четырех (в) и трех (г) типов опухоли (по взаимному содержанию Ag-ЯОР-белков и ИМ Ki-67). По оси абсцисс – время жизни (в днях), по оси ординат – доля выживших больных
Таблица 2
Ag-ЯОР, ИМ Ki-67 и выживаемость при НМРЛ
|
Характеристика |
Количество случаев (абс. (%)) |
Пятилетняя общая скорректированная выживаемость (%) |
|
Содержание Ag-ЯОР низкое высокое ИМ Ki-67 низкий высокий Тип опухоли по содержанию Ag-ЯОР и ИМ Ki-67 1 тип: –Ag-ЯОР/–Ki-67 2 тип: –Ag-ЯОР/+Ki-67 3 тип: +Ag-ЯОР/–Ki-67 4 тип: +Ag-ЯОР/+Ki-67 «промежуточный» тип |
105 (50) 105 (50) 97 (46) 113 (54) 61 (29) 44 (21) 36 (17) 69 (33) 80 (38) |
51,9 ± 5,4 28,9 ± 4,7 50,3 ± 5,5 31,6 ± 4,7 56,8 ± 7,4 43,9 ± 8,1 33,8 ± 8,7 23,8 ± 5,6 41,0 ± 5,9 |
Таблица 3
Регрессионный анализ по Коксу и факторы прогноза при НМРЛ
|
Фактор прогноза |
? |
Стандартная ошибка |
р |
|
Показатель N Размер опухоли Гистогенез Содержание Ag-ЯОР Отсутствие метастазов Размер опухоли Гистогенез Содержание Ag-ЯОР Наличие метастазов Размер опухоли Гистогенез Содержание Ag-ЯОР |
1,41 0,88 0,63 0,51 1,08 0,96 0,45 0,73 0,36 0,70 |
0,20 0,21 0,19 0,21 0,32 0,29 0,29 0,29 0,26 0,31 |
< 0,001 < 0,001 < 0,001 0,01 < 0,001 < 0,001 0,1 0,01 0,2 0,02 |
В нашем исследовании найдена корреляция содержания Ag-ЯОР и ИМ Ki-67 в НМРЛ, что согласуется с данными литературы [7]. Содержание Ag-ЯОР в клетках НМРЛ было связано с целым рядом клинико-морфологических параметров по системе TNM: показателями Т, N, размером первичной опухоли до 3 см и более, стадией заболевания, гистогенезом, дифференцировкой опухоли. Kaneko S. с соавторами получили аналогичные выводы при исследовании ядрышковых организаторов при раке легкого [6]. ИМ Ki-67 в НМРЛ взаимосвязан с размером первичной опухоли до 3 см и более, гистогенезом и дифференцировкой опухоли.
Выживаемость больных НМРЛ с –Ag-ЯОР или –Ki-67 достоверно выше по сравнению с опухолями с +Ag-ЯОР или +Ki-67. Такая взаимосвязь активности ядрышковых организаторов и количества Ki-67 положительных клеток с выживаемостью больных НМРЛ прослежена и в других исследованиях [4, 10, 11]. По данным литературы, взаимосвязь Ag-ЯОР с выживаемостью больных карциномой разных органов и гистогенеза значительно чаще прослеживается при определении площади Ag-ЯОР с помощью компьютерного анализа изображений, чем при визуальном подсчете количества Ag-ЯОР.
В зависимости от взаимного содержания Ag-ЯОР и ИМ Ki-67 выделены четыре типа НМРЛ и найдено последовательное уменьшение выживаемости в ряду: –Ag-ЯОР/–Ki-67, –Ag-ЯОР/+Ki-67, +Ag-ЯОР/–Ki-67, +Ag-ЯОР/+Ki-67. Сходные актуариальные кривые выживаемости, на основе взаимного содержания Ag-ЯОР и ИМ Ki-67, получены Lorenzato M. с соавторами [7] при исследовании рака молочной железы. Райхлин Н.Т. с соавторами [1] в исследовании 20 «малых» раков легкого (размером до 3 см) показали, что для больных с продолжительностью жизни 3–5 лет характерен тип –Ag-ЯОР/+Ki-67, а с продолжительностью жизни до 2 лет характерен тип +Ag-ЯОР/–Ki-67. В нашем исследовании не получено статистически значимое отличие в выживаемости больных НМРЛ типов –Ag-ЯОР/+Ki-67 и +Ag-ЯОР/–Ki-67. Поэтому, эти два типа были объединены в один (с противоположными значениями содержания Ag-ЯОР и ИМ Ki-67), в котором выживаемость достоверно отличалась от –Ag-ЯОР/–Ki-67 типа и +Ag-ЯОР/+Ki-67 типа и имела промежуточное значение.
При проведении многомерного регрессионного анализа четыре критерия – показатель N, размер опухоли, гистогенез, содержание Ag-ЯОР – имели независимое влияние на выживаемость больных. Многочисленные исследования, посвященные изучению активности ядрышковых организаторов в злокачественных опухолях, также указывают, что содержание Ag-ЯОР является независимым фактором прогноза [10]. В НМРЛ с отсутствием метастазов в лимфатические узлы выживаемость больных была связана с размером и гистогенезом опухоли, а при наличии метастазов – с размером опухоли и содержанием Ag-ЯОР. Вероятно, выживаемость больных НМРЛ без метастатического потенциала связана с гистогенетическим происхождением раковых клеток и скоростью роста первичной опухоли (локальным увеличением размера), а с появлением метастатического потенциала – со скоростью роста первичной опухоли и скоростью клеточного цикла раковых клеток, как в первичной опухоли, так и в метастазах.
Таким образом, при НМРЛ молекулярно-биологические параметры (Ag-ЯОР и Ki-67) взаимосвязаны с клинико-морфологическими параметрами по системе TNM и выживаемостью больных.
Выводы
В НМРЛ клинико-морфологическими параметрами по системе TNM взаимосвязаны с молекулярно-биологическими параметрами – Ag-ЯОР и ИМ Ki-67. Выживаемость больных НМРЛ зависит как от раздельного, так и от взаимного содержания Ag-ЯОР и ИМ Ki-67. Клинико-морфологические (показатель N, размер опухоли, гистогенез) и молекулярно-биологические (Ag-ЯОР) параметры являются независимыми факторами прогноза при НМРЛ.
Рецензенты:
Лепилов А.В., д.м.н., профессор кафедры патологической анатомии с секционным курсом, ГБОУ ВПО «Алтайский государственный медицинский университет», г. Барнаул;
Талалаев С.В., д.м.н., профессор, заведующий кафедрой гистологии, ГБОУ ВПО «Алтайский государственный медицинский университет», г. Барнаул.
Работа поступила в редакцию 25.09.2014.
Библиографическая ссылка
Лазарев А.Ф., Кобяков Д.С., Авдалян А.М., Лушникова Е.Л., Непомнящих Л.М., Климачевский А.А. ИССЛЕДОВАНИЕ АРГИРОФИЛЬНЫХ БЕЛКОВ ЯДРЫШКООБРАЗУЮЩИХ РАЙОНОВ И АНТИГЕНА KI-67 ПРИ НЕМЕЛКОКЛЕТОЧНОМ РАКЕ ЛЕГКОГО // Фундаментальные исследования. – 2014. – № 10-3. – С. 523-529;URL: https://fundamental-research.ru/ru/article/view?id=35456 (дата обращения: 19.04.2024).



