Одной из актуальных патологий в настоящее время является артериальная гипертензия (АГ). Наличие АГ оказывает существенное влияние на качество и продолжительность жизни пожилых больных, поскольку заболеваемость и смертность коррелируют с уровнем артериального давления [1]. Среди пожилых людей распространенность АГ превышает 30 % [2]. При лечении пожилых больных значительно чаще встречаются полипрагмазия и политерапия, поскольку количество сопутствующих заболеваний человека увеличивается с возрастом. Приблизительно 80 % людей пожилого возраста страдают хроническими заболеваниями, в том числе болезнями печени, требующими длительной фармакотерапии [4]. В России распространенность АГ достигает 40 % среди взрослого мужского населения и 50 % среди женщин. При этом у 30 % больных АГ сочетается с заболеваниями печени [2–5].
В арсенале у врачей и больных имеется большое количество препаратов для лечения АГ. Многие антигипертензивные средства (АГС) пользуются популярностью у населения, несмотря на то, что их эффективность и безопасность не подтверждены клиническими испытаниями [6]. При рандомизированных исследованиях (SHEP, STOP, MRC и др.) доказано, что пожилые больные с АГ получают реальные выгоды от фармакологического снижения АД – уменьшение сердечно-сосудистой (сердечные и мозговые осложнения) заболеваемости и смертности [1, 6].
Известно, что лекарственные препараты подвергаются биотрансформации в печени, что должно быть учтено при ее патологии. Ряд АГС (метилдопа, антагонисты кальция, ингибиторы АПФ) являются потенциально гепатотоксичными средствами [6]. Лечение артериальной гипертензии у пожилых пациентов с сопутствующими заболеваниями печени представляет сложную задачу, так как некоторые АГС не могут быть назначены данному контингенту больных, что представляет научно-практический интерес в решении этой важной проблемы.
Несмотря на большое число уже выполненных работ в плане изучения особенностей течения и лечения АГ в различных возрастных, социально-экономических группах, в настоящее время отсутствуют систематизированные данные, характеризующие лечение АГ у пожилых больных с сопутствующими диффузными заболеваниями печени на примере Республики Дагестан (РД).
Цель работы – изучение фармакоэпидемиологических (частоты применения различных групп и препаратов) особенностей лечения АГ на фоне хронических заболевания печени у пожилых больных для оптимизации их терапии.
Материалы и методы исследования
Для более обстоятельного фармакоэпидемиологического анализа терапии АГ и ХДЗП проведено исследование назначений врачей в условиях реальной практики стационаров. В медицинских картах стационарных больных диагнозы раскрыты полностью и освещена динамика и тактика лечения изучаемых заболеваний. Изучены назначения врачей по данным 368 историй болезни. Больные по диагнозам были распределены на основную группу с сочетанием АГ и ХДЗП (36 больных), а также две контрольные группы больных АГ (226 больных) и ХДЗП (46 больных).
Данные подвергнуты статистической обработке с помощью программ STATISTIKA, Microsoft Excel 2010.
Результаты исследования и их обсуждение
В табл. 1 представлено среднее количество ЛС, использованных при лечении мужчин и женщин с АГ и ХДЗП в различных возрастных группах. Практически во всех группах больных при лечении АГ и ХДЗП наблюдалась полипрагмазия, которая более выражена у больных в старших возрастных группах.
Таблица 1
Среднее число лекарственных средств (M ± SD), назначенных больным АГ и ХДЗП в зависимости от их пола и возраста
|
Пол |
Возраст, годы |
АГ с ХЗП |
АГ |
ХЗП |
Всего |
|
Женский |
< 40 |
2,0 |
7,5 ± 2,6 |
8,5 ± 4,1 |
6,9 ± 2,9 |
|
40–59 |
9,7 ± 4,2 |
8,7 ± 2,5 |
9,2 ± 2,4 |
8,9 ± 2,8 |
|
|
60–79 |
8,9 ± 3,4 |
10,2 ± 2,8 |
6,5 ± 6,4 |
10,0 ± 3,1 |
|
|
> 80 |
7,0 |
13,0 |
11,3 ± 4,0 |
||
|
Итого |
8,9 ± 4,0 |
9,2 ± 2,7 |
8,5 ± 3,5 |
9,1 ± 3,0 |
|
|
Мужской |
< 40 |
10,0 |
8,0 ± 2,2 |
7,4 ± 3,5 |
7,0 ± 3,3 |
|
40–59 |
6,9 ± 3,2 |
9,0 ± 2,4 |
9,2 ± 5,4 |
8,8 ± 3,2 |
|
|
60–79 |
11,2 ± 2,9 |
11,1 ± 3,2 |
12,3 ± 1,2 |
10,7 ± 2,9 |
|
|
> 80 |
11,4 ± 2,6 |
11,7 ± 2,1 |
|||
|
Итого |
8,4 ± 3,6 |
9,6 ± 2,9 |
8,6 ± 4,5 |
9,1 ± 3,4 |
|
|
Оба пола |
8,7 ± 3,8 |
9,4 ± 2,8 |
8,6 ± 4,2 |
9,1 ± 3,2 |
Разница среднего числа назначений между группами больных молодого и пожилого возрастов составляла в среднем 3 препарата (P > 0,05).
Примерно половина больных АГ и ХДЗП в условиях стационара получали 8–11 ЛС, а пятая часть больных – более 11 ЛС (табл. 2). Подобное лечение нельзя называть рациональным по отношению печени, так как все ЛС метаболизируются в печени и являются потенциально гепатотоксичными, что непременно отражается на течении ХГ и ЦП.
Таблица 2
Количество больных АГ и ХДЗП, получавших различное количество ЛС
|
Пол |
Число ЛС |
АГ с ХЗП |
АГ |
ХЗП |
Всего |
% |
|
Женский |
0–3 |
2 |
0 |
1 |
5 |
3,0 |
|
4–7 |
5 |
38 |
3 |
54 |
31,0 |
|
|
8–11 |
10 |
57 |
5 |
80 |
46,0 |
|
|
> 12 |
3 |
28 |
2 |
37 |
21,3 |
|
|
Итого |
20 |
123 |
11 |
174 |
100 |
|
|
Мужской |
0–3 |
1 |
0 |
3 |
7 |
3,6 |
|
4–7 |
7 |
26 |
13 |
56 |
28,9 |
|
|
8–11 |
4 |
56 |
11 |
92 |
47,4 |
|
|
> 12 |
4 |
21 |
8 |
39 |
20,1 |
|
|
Итого |
16 |
103 |
35 |
194 |
100 |
|
|
Оба пола |
0–3 |
3 |
0 |
4 |
10 |
2,7 |
|
4–7 |
12 |
64 |
16 |
110 |
29,9 |
|
|
8–11 |
14 |
113 |
16 |
172 |
46,7 |
|
|
> 12 |
7 |
49 |
10 |
76 |
20,7 |
|
|
Итого |
36 |
226 |
46 |
368 |
100 |
Таблица 3
Распределение больных в зависимости от возраста и количества назначенных ЛС при лечении АГ и ХДЗП
|
Возраст, годы |
Число ЛС |
АГ с ХЗП |
АГ |
ХЗП |
Всего |
% |
|
18–39 |
0–3 |
1 |
2 |
18 |
||
|
4–7 |
4 |
10 |
25 |
50,0 |
||
|
8–11 |
1 |
5 |
6 |
16 |
32,0 |
|
|
> 12 |
3 |
3 |
6,0 |
|||
|
Итого |
2 |
9 |
21 |
50 |
100 |
|
|
40–59 |
0–3 |
2 |
1 |
3 |
1,5 |
|
|
4–7 |
8 |
47 |
6 |
65 |
31,7 |
|
|
8–11 |
8 |
75 |
8 |
106 |
51,7 |
|
|
> 12 |
3 |
21 |
5 |
31 |
15,1 |
|
|
Итого |
21 |
143 |
20 |
205 |
100 |
|
|
60–79 |
0–3 |
1 |
1 |
1,0 |
||
|
4–7 |
3 |
13 |
19 |
19,0 |
||
|
8–11 |
5 |
29 |
2 |
44 |
44,0 |
|
|
> 12 |
4 |
26 |
2 |
36 |
36,0 |
|
|
Итого |
12 |
68 |
5 |
100 |
100 |
|
|
> 80 |
0–3 |
0 |
0,0 |
|||
|
4–7 |
1 |
1 |
7,7 |
|||
|
8–11 |
4 |
6 |
46,2 |
|||
|
> 12 |
2 |
6 |
46,2 |
|||
|
Итого |
1 |
6 |
13 |
100 |
Доля больных АГ и ХДЗП, которым назначали более 8 ЛС, закономерно растет с увеличением возраста пациентов, особенно в возрасте старше 80 лет (табл. 3).
В условиях стационара при лечении АГ и ХДЗП значительно чаще используются ЛС с доказанным благоприятным действием, но половина назначений приходится на неэффективные ЛС, что показывает на высокий уровень квалификации врачей стационаров. Но при этом врачи стационаров ведут агрессивную фармакотерапию с использованием большого количества ЛС.
Больным АГ и ХДЗП в стационаре назначались в общей сложности 105 препаратов, из которых 29 % соответствовали жизненно важным, 30 % – необходимым и 42 % – второстепенным ЛС. Распределение расхода ЛС при VEN-анализе показано в рисунке.
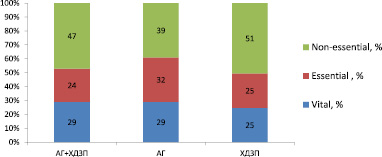
VEN-анализ лечения АГ и ХДЗП в условиях стационара
В табл. 4 представлены группы ЛС, назначенных больным АГ с без ХДЗП. При ранжировании групп ЛС по частоте их включения в лечение больных АГ выявлено, что в основной группе больных АГ с ХДЗП частота прописанных витаминов составила 5,5 % (против 4 % в контрольной группе больных АГ), β-адреноблокаторов – 4,8 % (5,6 % в контроле), антитромботических средств – 4,7 % (5,3 % в контроле), ИАПФ – 4,7 % (5,1 % в контроле), кардиопротекторов – 4,2 % (5,1 % в контроле), гастроэнтерологических препаратов – 3,7 % (1,5 % в контроле), диуретиков – 3,7 % (3,8 % в контроле), нитратов – 2,6 % (4 % в контроле).
Ранжированный список групп ЛС, прописанных больным с и без ХДЗП, показанный в табл. 4, демонстрирует, что предпочтение лечащими врачами отдается витаминам, гепатопротекторам и кардиопротекторам и другим метаболикам, которые не входят в стандарт оказания медицинской помощи больным ХДЗП.
Структура групп ЛС, назначаемых больным АГ и ХДЗП в стационарах, имеет свои особенности. Больным при стационарном лечении АГ и ХДЗП была назначена 21 группа ЛС.
Таблица 4
Рейтинг групп ЛС, используемых чаще в стационаре для лечения больных АГ и ХДЗП
|
АГ + ХДЗП (n = 36) |
АГ (n = 226) |
ХДЗП (n = 46) |
||||||
|
Рейтинг |
Группы ЛС |
n |
Рейтинг |
Группы ЛС |
n |
Рейтинг |
Группы ЛС |
n |
|
1 |
Витамины |
34 |
1 |
β-Адреноблокаторы |
237 |
1 |
Витамины |
138 |
|
2 |
β-Адреноблокаторы |
30 |
2 |
Антитромботики |
224 |
2 |
Гастроэнтерологические |
57 |
|
3 |
Антитромботики |
29 |
3 |
Ингибиторы АПФ |
216 |
3 |
Гепатопротекторы |
45 |
|
4 |
Ингибиторы АПФ |
29 |
4 |
Кардиопротекторы |
214 |
4 |
Растворы |
43 |
|
5 |
Кардиопротекторы |
26 |
5 |
Нитраты |
171 |
5 |
Антибиотики |
27 |
|
6 |
Гастроэнтерологи-ческие |
23 |
6 |
Витамины |
169 |
6 |
Диуретики |
22 |
|
7 |
Диуретики |
23 |
7 |
Диуретики |
160 |
7 |
Кардиопротекторы |
11 |
|
8 |
Нитраты |
16 |
8 |
Гастроэнтерологи-ческие |
63 |
8 |
Антитромботики |
9 |
|
9 |
Растворы |
13 |
9 |
Растворы |
55 |
9 |
β-Адреноблокаторы |
9 |
|
10 |
Антибиотики |
11 |
10 |
Психотропные |
48 |
10 |
Минералы |
7 |
|
Итого |
622 |
Итого |
4232 |
Итого |
796 |
|||
Таблица 5
Структура антагонистов кальция при лечении больных АГ и ХДЗП в стационаре (%)
|
Антагонисты кальция |
АГ + ХДЗП |
АГ |
ХДЗП |
Всего |
|
Нормодипин |
96,6 |
88,2 |
0 |
84,6 |
|
Амлодипин |
0,0 |
5,9 |
0 |
5,1 |
|
Нифедипин |
3,4 |
0,0 |
0 |
2,6 |
|
Верапамил |
0,0 |
5,9 |
0 |
5,1 |
|
Итого |
100,0 |
100,0 |
100,0 |
Блокаторы кальциевых каналов назначались только 36 больным АГ. Предпочтение отдавалось производным дигидропиридина, из них чаще назначался нормодипин, реже прописывались амлодипин (норваск) и нифедипин (кордафен). Также были редки назначения производного фенилалкиламина верапамила (финоптина) (табл. 5).
БАБ встречались в 318 назначениях врачей больным АГ и ХДЗП в условиях стационарного лечения. Половине больных был назначен метопролол (также его синонимы беталок, эгилок, сердол, корвитол), который обладает свойствами β1-селективного блокатора без внутренней симпатомиметической активности. Остальным больным назначались другие β1-блокаторы: атенолол, бисопролол (конкор) и бетаксолол (бетак). Относительно реже назначался блокатор β- и α1-адренорецепторов карведилол (акридилол) (табл. 6).
Назначение БАБ можно считать обоснованным при портальной гипертензии у больных ЦП для профилактики пищеводного кровотечения, но при наличии СН у больных может нарастать отечный синдром, что объясняется снижением сократительной функции миокарда.
В 272 назначениях больным АГ и ХДЗП были препараты, угнетающие ренин-ангиотензин-альдостероновую систему, из которых ИАПФ составляли основную долю ЛС, а блокаторы рецепторов ангиотензина II (подтип АТ1) встречались реже в листках назначений (табл. 7).
Таблица 6
Структура назначения β-блокаторов при стационарном лечении больных АГ и ХДЗП (%)
|
Блокаторы β-адренорецепторов |
АГ + ХДЗП |
АГ |
ХДЗП |
Всего |
|
Метопролол |
53,3 |
41,8 |
55,6 |
44,7 |
|
Бисопролол |
23,3 |
39,7 |
22,2 |
36,5 |
|
Атенолол |
16,7 |
15,6 |
0,0 |
15,1 |
|
Карведилол |
6,7 |
2,5 |
22,2 |
3,5 |
|
Бетаксолол |
0,0 |
0,4 |
0,0 |
0,3 |
|
Итого |
100,0 |
100,0 |
100,0 |
100,0 |
Таблица 7
Структура ингибиторов ренин-ангиотензин-альдостероновой системы в назначениях врачей при стационарном лечении больных АГ и ХДЗП
|
Ингибиторы ренин-ангиотензин-альдостероновой системы |
АГ + ХДЗП |
АГ |
ХДЗП |
Всего |
|
Лизиноприл |
55,2 |
63,0 |
0,0 |
60,3 |
|
Периндоприл |
24,1 |
11,6 |
100,0 |
16,9 |
|
Эналаприл |
13,8 |
17,6 |
0,0 |
15,8 |
|
Фозиноприл |
3,4 |
5,1 |
0,0 |
4,4 |
|
Валсартан |
3,4 |
1,4 |
0,0 |
1,5 |
|
Лозартан |
0,0 |
1,4 |
0,0 |
1,1 |
|
Итого |
100,0 |
100,0 |
100,0 |
100,0 |
При ранжировании ИАПФ по частоте назначений больным АГ и ХДЗП, то они имеют следующий ряд: лизиноприл (диротон), периндоприл (престариум), эналаприл (эднит), фозиноприл (моноприл), при этом половина больных с АГ получали лизиноприл. Несколько больных получали блокаторы рецепторов ангиотензина II: валсартан (диован) и лозартан (брозаар).
Диуретики встречались в 240 назначениях обследованных больных. При этом в 44–64 % случаев назначался верошпирон, в 13–32 % случаев – фуросемид, до 21 % назначений содержали индапамид (табл. 8).
Таблица 8
Структура диуретиков в назначениях врачей при стационарном лечении больных АГ и ХДЗП
|
Диуретики |
АГ + ХДЗП |
АГ |
ХДЗП |
Всего |
|
Верошпирон (Спиринолактон), таб. |
56,5 |
44,4 |
63,6 |
49,2 |
|
Фуросемид, таб. |
21,7 |
13,1 |
31,8 |
17,9 |
|
Арифон (Индапамид), таб. |
17,4 |
21,3 |
0,0 |
15,8 |
|
Триампур (Гидрохлоротиазид + триамтерен), таб. |
0,0 |
11,3 |
4,5 |
9,6 |
|
Гипотиазид (Гидрохлоротиазид), таб. |
4,3 |
7,5 |
0,0 |
5,4 |
|
Диакарб (Ацетазоламид), таб. |
0,0 |
2,5 |
0,0 |
2,1 |
|
100,0 |
100,0 |
100,0 |
100,0 |
Антитромботические ЛС из 322 назначений в основном представлены ацетилсалициловой кислотой и гепарином. Реже назначались клопидогрел, варфарин и фенилин.
В арсенале у врачей и больных имеется большое количество препаратов для лечения АГ, но эффективность и безопасность многих антигипертензивных препаратов не подтверждены клиническими испытаниями (Оганов Р.Г. и соавт., 2001). Фармакотерапия АГ у пожилых больных уменьшает сердечно-сосудистую (сердечные и мозговые осложнения) заболеваемость и смертность [Карпов Ю.А., 1995, Метелица В.И., 2005].
В условиях повышающейся стоимости фармакотерапии больному и обществу важно знать размер расходов на лечение, особенно АГ [Метелица В.И., 2005]. Фармакоэкономический анализ лечения требует проведения сложных расчетов, что создает трудности его внедрения в практическую деятельность поликлиник и стационаров. Тем не менее, фармакоэкономическая оценка лечения заболевания показывает приоритеты у больных и врачей при терапии этих заболеваний.
Проведенный анализ частоты назначения антигипертензивных средств показал, что практически во всех историях болезни стационарного больного наблюдается полипрагмазия. Политерапия и полипрагмазия являются факторами риска поражения печени, поэтому лечение больных с сопутствующей патологией печени представляет определенные трудности. Так как в стационарах РД при фармакотерапии АГ врачами практически не учитывается наличие заболевания печени.
Выводы
1. На стационарном этапе фармакотерапии больных АГ врачи практически не придерживаются принципов фармакотерапии.
2. Лечение больных АГ с и без сопутствующей хронической патологии печени достоверно не отличаются друг от друга, что указывает на отсутствие настороженности к гепатотоксичности препаратов.
3. В перечень препаратов для лечения АГ часто включают ЛС, противопоказанные при АГ: инфузионные растворы, противовоспалительные средства.
Рецензенты:
Шамов И.А., д.м.н., профессор, заведующий кафедрой пропедевтики внутренних болезней, Дагестанская государственная медицинская академия, г. Махачкала;
Хасаев А.Ш., д.м.н., профессор, главный кардиолог Республики Дагестан, кафедра госпитальной терапии № 1 Дагестанской государственной медицинской академии, г. Махачкала.
Работа поступила в редакцию 19.11.2013.
Библиографическая ссылка
Омаров Ш.М., Магомедова Р.Г., Атаев М.Г. ФАРМАКОЭПИДЕМИОЛОГИЯ ЛЕЧЕНИЯ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ С СОПУТСТВУЮЩИМИ ХРОНИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ ПЕЧЕНИ В УСЛОВИЯХ СТАЦИОНАРА // Фундаментальные исследования. – 2013. – № 12-2. – С. 279-284;URL: https://fundamental-research.ru/ru/article/view?id=33320 (дата обращения: 25.04.2024).



