Последние десятилетия характеризуются значительным увеличением частоты заболеваний органов мочевой системы, особенно среди населения индустриально развитых стран [1, 2]. Одним из наиболее распространенных патологических состояний является гиперкальциурия [9, 13]. В то же время установлено, что среди прочих факторов частота гиперкальциурии варьируется в зависимости от региона проживания, являясь низкой, например, в Японии (0,6 %) и высокой в некоторых районах Казахстана, достигая 38,6 % в г. Казалинске [3, 5, 6].
Одним из наиболее распространенных видов гиперкальциурии является так называемая идиопатическая гиперкальциурия, когда зачастую необъяснимое увеличение экскреции кальция с мочой возникает на фоне его нормального содержания в плазме крови и неизменной плазменной концентрации паратиреоидного гормона. Хорошо известно, что у взрослых идиопатическая гиперкальциурия является наиболее частой причиной уролитиаза, а также обусловливает снижение минеральной плотности костей и развитие остеопороза [11, 12, 14]. У детей же течение идиопатической гиперкальциурии имеет ряд существенных особенностей. Наряду с нефрокальцинозом в детском возрасте это метаболическое нарушение нередко сочетается с такими патологическими проявлениями, как энурез, рецидивирующие инфекции мочевой системы, макро- и микрогематурия, дизурические расстройства [4, 7, 8, 10].
Целью нашего исследования явилось изучение клинико-лабораторных проявлений гиперкальциурии у детей г. Барнаула, проживающих в зоне резко-континентального климата юга Западной Сибири.
Материалы и методы исследования
В исследование было включено 54 ребенка в возрасте от 1 месяца до 17 лет с гиперкальциурией, диагностированной по уровню кальций/креатининового коэффициента и нормального плазменного содержания кальция и паратиреоидного гормона. Обязательным явилось информированное согласие пациента или его родителей на участие в исследовании. В анализ также были включены результаты генеалогического анамнеза ребенка, наличие в семье и у родственников почечной и обменной патологии, наличие у ребенка сопутствующих заболеваний мочевой системы. У всех детей определено содержания кальция, фосфора, уровней щелочной фосфатазы (ЩФ) и гамма-глутамилтрансферазы (ГГТ), мочевины, креатинина в сыворотке крови. Состояние органов мочевой системы и наличие обструкции уточняли с помощью ультразвукового и рентгенологических методов исследования почек и мочевого пузыря. Проводили определение диагностической чувствительности (ДЧ) и диагностической специфичности (ДС) клинико-лабораторных показателей у детей с гиперкальциурией. Статистическая обработка полученного материала проведена с использованием программ Microsoft Office Excel-6,0, «Statistica» v 6,0. Вычислялась средняя арифметическая величина и ее стандартное отклонение (М ± m). Достоверность различий количественных признаков, имеющих нормальное распределение, анализировали с помощью t-критерия Стьюдента. В случае ненормального распределения вариационного ряда использовали c2 критерий Пирсона. Значения р < 0,05 рассматривали как значимые.
Результаты исследования и их обсуждение
Средний возраст обследованных составил 7,0 ± 2,72 года, при этом число детей до года составило 3 (5,6 %) человека, от года до 3 лет – 14 (25,9 %), 4–6 лет – 15 (27,8 %), 7–14 лет – 14 (25,9 %) и старше 14 лет – 8 (14,8 %). По полу больные распределились следующим образом: мальчиков 26 (48 %), девочек – 28 (52 %).
Отягощенная наследственность по мочекаменной болезни (МКБ) зарегистрирована у 28 (51,9 %) детей, а по инфекции мочевой системы – у 9 (16,7 %). У 5 (9,3 %) детей в анамнезе были выявлены компрессионные переломы отдельных позвонков.
Оказалось, что наиболее часто отмечалось сочетание гиперкальциурии с аномалиями органов мочевой системы (14,8 %). У 13 % детей гиперкальциурия сопровождалась инфекцией мочевой системы. У 7,4 % обследованных детей был выявлен энурез. При этом у 2 детей в возрасте шести и шестнадцати лет диагностирован уролитиаз.
При оценке клинической картины заболевания у обследованных детей мы выявили, что отечный синдром в виде пастозности лица, век отмечался у 17 (31,5 %) детей. Дизурический синдром был выявлен у 19 (35,3 %) детей, при этом 4 (7,4 %) ребенка имели недержание мочи, у 2 (3,8 %) отмечались болезненные или «прерывистые» мочеиспускания, и олигоурия имела место у 13 (24,1 %) обследованных детей.
Мочевой синдром был представлен микрогематурией, лейкоцитурией, протеинурией. Микрогематурия была выявлена у 5,6 % обследованных детей. У такого же количества детей определялась лейкоцитурия. Микропротеин в моче отмечался у 55,2 % обследованных детей. У 15 (27,8 %) обнаружена канальцевая дисфункция в виде гиперстенурии.
Нами была проведена сравнительная оценка ДЧ и ДС некоторых клинико-лабораторных показателей у детей с гиперкальциурией. В качестве исследуемых показателей нами были избраны отечный синдром, дизурический синдром, а также микропротеинурия, гематурия и гиперстенурия. Контрольную группу составили 138 детей с инфекцией мочевой системы (таблица).
Сравнительная эффективность клинико-лабораторных тестов у детей с гиперкальциурией
|
Показатели |
Дизурия |
Отечный синдром |
Микрогематурия |
Микропротеинурия |
Гиперстенурия |
|
Диагностическая чувствительность, % |
26,2 |
60,7 |
7,1 |
47,6 |
51,7 |
|
Диагностическая специфичность, % |
70,8 |
77.4 |
66,1 |
81,4 |
76,1 |
Как видно из таблицы, из сравниваемых показателей наибольшую чувствительность (60,7 %) при высокой специфичности (77,4 %) показало выявление отечного синдрома. Также высокая чувствительность (51,4 %) и специфичность (76,1 %) была отмечена при обнаружении гиперстенурии у детей с гиперкальциурией. Наиболее высокую диагностическую специфичность (81,4 %) показало выявление микропротеинурии у обследованных детей с гиперкальциурией. При этом данный тест обладал недостаточной чувствительностью (47,6 %) в сравнении с контрольной группой.
Среди детей с гиперкальциуриями у 17 (31,5 %) обследованных выявлено и повышение экскреции фосфатов. При анализе показателя кальций/креатининового коэффициента в зависимости от возраста детей мы выявили, что у детей первых 3 лет жизни он был статистически значимо выше, чем у детей других возрастных групп (р < 0,05) (рисунок).
Изучение данного показателя в зависимости от пола ребенка не показало статистически значимых различий у девочек и у мальчиков.
Анализ показателей уровня ферментов мочи показал, что повышение активности ЩФ отмечалось у 91,5 % обследованных детей (среднее значение 10,39 ± 0,39 мккат/л), а ГГТ – у 76,9 % (2,23 ± 0,45 мккат/л).
Уровень кальция и фосфора плазмы крови у обследованных больных был в пределах референтных значений, как и концентрация паратиреоидного гормона, составлявшая в среднем 35,6 ± 2,73 пг/мл.
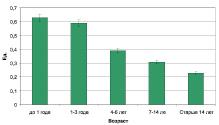
Кальций/креатининовый коэффициент у детей с гиперкальциурией в зависимости от возраста
Выводы
Более чем у половины детей с гиперкальциурией выявлена отягощенная наследственность по МКБ, что свидетельствует о наличии факторов генетической предрасположенности к развитию данного патологического состояния. Наиболее часто отмечается сочетание гиперкальциурии с аномалиями органов мочевой системы и инфекциями мочевой системы. У 3,6 % пациентов уже в детском возрасте зафиксированы признаки МКБ. Отечный синдром и дизурические проявления чаще регистрируются у детей с гиперкальциуриями. Микропротеинурия, канальцевые дисфункции в виде гиперстенурии, а также повышение активности ферментов мочи ЩФ и ГГТ указывают на повреждение тубулярного аппарата нефрона у детей с гиперкальциурией. Наиболее высокую ДС у детей с гиперкальциурией имеют показатели микропротеинурии и гиперстенурии.
Рецензенты:
Неймарк А.И., д.м.н., профессор, заведующий кафедрой урологии и нефрологии Алтайского государственного медицинского университета, главный уролог Алтайского края, г. Барнаул;
Скударнов Е.В., д.м.н., профессор кафедры педиатрии № 1 с курсом детских инфекций Алтайского государственного медицинского университета, г. Барнаул.
Работа поступила в редакцию 07.06.2013.



