Болезни сердечно-сосудистой системы относятся к одной из наиболее частых патологий, осложняющих течение беременности, родов и послеродового периода [1, 2]. Эти заболевания способствуют дисбалансу звеньев в системе «мать-плацента-плод» и приводят к развитию плацентарной недостаточности, хронической внутриутробной гипоксии и задержке развития плода [3, 4]. Значительное количество неблагоприятных исходов беременности и родов у женщин с сердечно-сосудистой патологией обусловило поиск оптимальной тактики ведения и методов лечения этих беременных. К таким неблагоприятным заболеваниям относится, в частности, артериальная гипертензия (АГ), с которой, по данным ВОЗ, связано 20–33 % случаев материнской смертности. У беременных осложнения со стороны плода и новорожденного, связанные с АГ, возникают уже при уровне АД 140/90 мм рт. ст. и выше. Известно, что АГ при беременности является одной из главных причин нарушения маточно-плацентарно-плодового кровотока вследствие вазоспазма, патологии эндотелия сосудов и дисбаланса регуляторных механизмов [5, 6]. Гемодинамические нарушения в единой системе «мать-плацента-плод», связанные с АГ, в конечном итоге приводят к нарушению роста и развития плода, становятся причиной высокой перинатальной и детской смертности [7, 8]. В связи с этим актуальными являются распознавание и прогнозирование гемодинамических нарушений в системе «мать-плацента-плод» в ранние сроки беременности.
Цель исследования – изучить механизмы формирования маточно-плацентарно-плодового кровотока у беременных с артериальной гипертензией.
Материалы и методы исследования
Представлены результаты наблюдения и обследования 126 беременных и их новорожденных. В основную группу наблюдения вошли 96 женщин разных сроков беременности с АГ 1–2 степени. В группу контроля включены 30 женщин с нормальными значениями АД на протяжении всей беременности. Пациентки обеих групп не различались по возрасту и паритету родов. Критериями включения в исследование являлись: наличие у женщины одноплодной беременности разных сроков; наличие артериальной АГ 1 или 2-й степени; пациентки, страдающие гестозом с повышением АД ≥ 140/90 мм рт. ст. Критериями исключения из исследования послужили: наличие многоплодной беременности; наличие тяжелой сопутствующей патологии, органических заболеваний сердца и сосудов; симптоматические гипертензии; тиреотоксикоз, сахарный диабет; острые инфекционные заболевания; хронический или гестационный пиелонефрит в стадии обострения. Возраст обследованных находился в пределах от 18 до 38 лет (средний – 23,0 ± 4,5 года).
В ходе исследования беременным проводились суточное мониторирование артериального давления (СМАД) и ультразвуковое допплерометрическое исследование сосудов маточно-плацентарно-плодового кровотока (УЗДМ МППК). СМАД выполнялось по стандартной методике на аппарате «Meditech» (Венгрия), результаты оценивались по общепринятым показателям. Допплерометрия сосудов маточно-плацентарно-плодового звена осуществлялась на ультразвуковой установке «Aloka-1700», снабженной датчиком цветного допплеровского картирования. Статистический анализ данных осуществлялся с помощью программы электронных таблиц Microsoft Excel, которые были сформированы в соответствии с запросами проводимого исследования.
Результаты исследования и их обсуждение
Для разделения беременных с АГ на группы наблюдения использовалась классификация гипертензивных состояний у беременных Европейского общества по АГ и Европейского общества кардиологов (2003 г.). Согласно этой классификации беременные были разделены на три группы. В первую группу вошли 36 беременных с предсуществующей (хронической) АГ, у которых повышение АД существовало до беременности или появилось до 20-й недели настоящей беременности. Вторую группу составили 28 пациенток с гестационной АГ, т.е. с гипертензией, вызванной беременностью и развившейся после 20-й недели настоящей беременности. В третью группу вошли 32 женщины с сочетанной АГ, т.е. с наслоением на уже существующую хроническую АГ гестационной артериальной гипертензии. Начиная с 12–14 недель, проводилось ультразвуковое допплерометрическое исследование сосудов маточно-плацентарного кровотока. Показатели сосудистой резистентности у беременных с АГ были достоверно выше, чем у женщин контрольной группы (р < 0,01). Так, уже в ранние сроки беременности выявлены нарушения кровотока в маточных и спиральных артериях с повышением индексов сосудистой резистентности у 44,3 % беременных с АГ (табл. 1).
Таблица 1
Показатели индекса резистентности (ИР) и пульсационного индекса (ПИ) в маточных и спиральных артериях при АГ в 12–14 нед. беременности
|
Маточные артерии |
Спиральные артерии |
||
|
ИР |
ПИ |
ИР |
ПИ |
|
0,99+0,07 |
1,44 ± 0,26 |
0,65 ± 0,03 |
0,86 ± 0,3 |
Примечание: достоверность разницы по сравнению с неосложненной беременностью (р < 0,01).
Повышение индексов сосудистого сопротивления в сроки 12–14 недель у беременных с АГ наблюдалось и в сосудах плодово-плацентарного кровообращения. Так, в указанные сроки нами были выявлены нарушения плодово-плацентарной гемодинамики у 28,3 % женщин с АГ. Следует отметить, что до 15–16 недель беременности оценка кровотока в артерии пуповины и ее терминальных ветвях в связи с отсутствием диастолического компонента возможна лишь при вычислении ПИ. Полученные данные подтверждают первичность вовлечения маточно-плацентарного звена кровообращения в патогенез развития фето-плацентарной недостаточности при АГ у беременных (табл. 2).
Таблица 2
Значения ПИ в сосудах плода в сроки 12–14 недель при АГ
|
Cрок гестации, нед. |
ПИ в артерии пуповины |
ПИ в аорте плода |
ПИ в средней мозговой артерии плода |
|
12 |
2,73+0,11 |
2,92+0,11 |
1,66+0,15 |
|
14 |
2,04 ± 0,11 |
2,32 ± 0,12 |
1,58 ± 0,14 |
Примечание: достоверность разницы по сравнению с неосложненной беременностью (р < 0,01).
При проведении УЗДМ МППК у беременных в сроке 12–16 недели с развившейся в последующем гестационной АГ также было выявлено достоверное (р < 0,01) повышение индексов сосудистого сопротивления (индекса резистентности и систолодиастолического отношения) в маточно-плацентарном кровотоке по сравнению с неосложненной беременностью (табл. 3).
Таблица 3
Показатели маточно-плацентарного кровотока в сроке 12–16 нед. у беременных с развившейся в последующем гестационной АГ
|
Группа |
Маточные артерии |
Спиральные артерии |
||
|
ИР |
СДО |
ИР |
СДО |
|
|
Контрольная (n = 30) |
0,56 ± 0,06 |
2,15 ± 0,31 |
0,46 ± 0,03 |
1,78 ± 0,16 |
|
Гестац. АГ (n = 28) |
0,73 ± 0,03 |
3,08 ± 0,12 |
0,63 ± 0,05 |
2,22 ± 0,22 |
Примечание: достоверность разницы по сравнению с неосложненной беременностью (р < 0,01).
Выявленные нами нарушения гемодинамики в системе «мать-плацента-плод» диктуют необходимость более раннего применения метода УЗДМ МППК у беременных с АГ для предупреждения развития нарушений маточно-плацентарно-плодового кровотока и внутриутробной гипоксии плода и проведения медикаментозной коррекции. Допплерометрия, выполненная в сроки 24–27 недель, показала дальнейшее достоверное (р < 0,01) нарастание тяжести выявленных нарушений маточно-плацентарного и присоединения нарушений плодового кровотока. Так, у 26,3 % беременных с АГ регистрировалось нарушение плодовой гемодинамики, что выражалось в повышении индексов сосудистого сопротивления в аорте плода, однако в сосудах головного мозга и венах плода кровоток сохранялся в пределах нормативных значений (табл. 4).
Таблица 4
Значения индексов сосудистого сопротивления в аорте и средней мозговой артерии плода при АГ у беременных
|
Срок гестации, нед. |
Аорта плода |
Средняя мозговая артерия плода |
||
|
СДО |
ИР |
СДО |
ИР |
|
|
24–27 |
6,9 ± 0,23 |
0,87 ± 0,06 |
4,7 ± 0,23 |
0,73 ± 0,07 |
|
32–35 |
7,2 ± 0,17 |
0,89 ± 0,05 |
2,9 ± 0,14 |
0,67 ± 0,06 |
|
36–41 |
6,8 ± 0,18 |
0,86 ± 0,05 |
2,7 ± 0,17 |
0,63 ± 0,05 |
Примечание: достоверность разницы по сравнению с неосложненной беременностью (р < 0,01).
У беременных с хронической АГ нарушение кровотока в одной маточной артерии наблюдалось в 32,7 %, у женщин с гестационной АГ – в 21,4 %, у пациенток с сочетанной АГ– в 45,9 % случаев. Необходимо отметить, что у женщин с хронической и сочетанной АГ чаще, чем при гестационной АГ, встречались двухстороннее нарушение кровотока в маточных артериях и нарушение гемодинамики плода. Степень и выраженность гемодинамической дестабилизации были наибольшими в группе сочетанной АГ, нежели у беременных с изолированной хронической или гестационной АГ. Показатели АД у беременных с развившимися нарушениями МППК достоверно отличались и были выше по сравнению с показателями АД беременных без нарушения МППК. В частности, отмечена прямо пропорциональная с высоким коэффициентом корреляции зависимость между повышением ночных значений АД и степенью гемодинамических нарушений в системе «мать-плацента-плод». У беременных с нарушением двухфазности суточного ритма АД в сторону его недостаточного снижения в ночное время чаще, чем у беременных с нормальным двухфазным суточным ритмом АД, регистрировалось нарушение МППК. Максимальная степень нарушения МППК наблюдалась у женщин со стойкой ночной гипертонией, особенно связанной с повышением ДАД, а также при хронической и сочетанной АГ.
На основании достоверных различий показателей СМАД у беременных с развившимися нарушениями МППК и у пациенток без нарушения МППК нами выявлены показатели СМАД, обладающие наибольшей прогностической значимостью развития нарушений МППК и СЗРП. Этими показателями оказались: среднее АД за ночь, степень ночного снижения АД, среднее гемодинамическое АД и пульсовое АД. Так, при анализе среднего АД за ночь при разных патогенетических вариантах АГ у беременных выявлено, что самый высокий показатель среднего АД за ночь, равный 96,7 ± 1,3 зарегистрирован при сочетанной А. Нами выявлены критические уровни показателей суточного профиля АД для развития нарушений в системе «мать-плацента-плод». В нашем исследовании среднее гемодинамическое давление (СГД) за сутки в целом у женщин с развившимися нарушениями МППК в III триместре составило 88,7 ± 1,2 мм рт. ст. и было достоверно выше, чем у пациенток с нормальным СГД, – 81,1 ± 0,9 мм рт. ст. Средняя величина пульсового давления (ПАД) за сутки у женщин с развившимися нарушениями МППК в III триместре составила 51 ± 0,7 мм рт. ст., а у пациенток без нарушения МППК – 41 ± 0,5 мм рт. ст.
Известно, что нарушение маточно-плацентарно-плодового кровотока у беременных с АГ может приводить к задержке развития плода. По данным ультразвукового исследования плода, на сроке 24–27 недель у женщин с АГ выявлялось достоверное отставание темпов роста плода (рисунок).
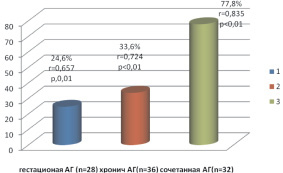
Частота выявляемости СЗРП в зависимости от типа АГ у беременных
Так, синдром задержки роста плода (CЗРП) у беременных при гестационной АГ определялся в 24,6 %, с хронической АГ – в 33,6 % случаев, при сочетанной АГ – в 77,8 %. Во всех случаях диагностировался СЗРП 1 степени, т.е. компенсированная фетоплацентарная недостаточность. В дальнейшем, на сроках 32–34 недели беременности у 12,5 % беременных с хронической и у 32,4 % с сочетанной АГ диагностирован СЗРП 2-й степени. У 10,5 % пациенток с хронической и сочетанной АГ наблюдалось дальнейшее достоверное нарастание степени тяжести фетоплацентарной недостаточности. Это проявлялось сочетанием СЗРП 2-й степени с нарушениями плодово-плацентарного кровотока, развитием централизации плодового кровотока, а также усугублением признаков хронической гипоксии плода. Таким образом, наибольшие нарушения кровотока в системе «мать-плацента-плод» и страдание плода наблюдались у беременных с хронической и сочетанной АГ.
Заключение
Проведенные исследования показали, что повышение показателей среднего АД за ночь, среднего гемодинамического и пульсового АД при хронической и сочетанной АГ определяет неблагоприятное действие на гемодинамику в системе «мать-плацента-плод» и развитие плода при этих типах АГ. На основании различий в прогнозе хронической, гестационной и сочетанной АГ на состояние МППК и развитие плода мы предлагаем дифференцированный подход к тактике ведения хронической и гестационной АГ при беременности. Считаем, что всем беременным необходимо проводить суточное мониторирование АД и ультразвуковую допплерометрию сосудов маточно-плацентарно-плодового кровотока уже на ранних сроках беременности. Это позволяет быстро и правильно квалифицировать изменения уровня АД у беременных, выделять группы риска беременных по нарушению маточно-плацентарно-плодового кровотока и внутриутробного развития плода, выявлять особенности кровообращения в системе «мать-плацента-плод» при различных типах АГ, осуществлять динамическое наблюдение и своевременно проводить лечебные мероприятия.
Рецензенты:
Агаев И.А., д.м.н., профессор, заведующий кафедрой эпидемиологии Азербайджанского медицинского университета, заслуженный деятель науки, г. Баку;
Векилов В.Н., д.м.н., профессор кафедры общественного здоровья и организации здравоохранения Азербайджанского медицинского университета, г. Баку.
Работа поступила в редакцию 23.07.2013.



