Актуальность проблемы коронарной болезни сердца определяется растущей заболеваемостью ишемической болезнью сердца (ИБС), высокой смертностью, ростом инвалидизации трудоспособного населения, а также трудностями своевременной диагностики и дифференциальной диагностики обострений ИБС. В последнее время в литературе обсуждаются иммунологические аспекты патогенеза острого коронарного синдрома (ОКС) (Давыдов С.И. с соавт.) [2].
К основным достижениям в этой области относятся современная концепция воспалительной природы коронарного атеросклероза, установление роли дисфункции сосудистого эндотелия в этом процессе, доказательства участия инфекции в механизмах повреждения эндотелия и развития иммунного воспаления [2, 4, 8, 9]. Указанные направления научного поиска были определены на основании объективно существующей связи между активностью системного либо локального воспаления и тяжестью коронарного атеросклероза, а также наличия ассоциации между провоцирующим инфекционным фактором и манифестацией ИБС. Многочисленные исследования, выполненные в России и за рубежом, свидетельствуют об участии ряда инфекционных агентов в повреждении сосудистого эндотелия и индукции воспаления. Наиболее вероятными повреждающими агентами являются внутриклеточные патогены, не имеющие собственной клеточной стенки, к которым, в частности, относятся хламидии, микоплазмы, хеликобактер, а также вирусы (Бабаева А.Р. с соавт.) [1, 3, 5, 10].
Связь микоплазменной инфекции с ИБС подтверждается целым рядом исследований [1, 10]. Установлено, что методом полимеразной цепной реакции (ПЦР) антигены микоплазмы выявляются у 52 % больных в постинфарктном периоде, а, по морфологическим данным, в биоптатах атеросклеротических бляшек, полученных при эндартерэктомии, микоплазмы присутствуют в клетках эндотелия в 30 % случаев [6, 10].
Роль хламидийной инфекции в инициации и прогрессировании коронарного атеросклероза считается доказанной. По данным проведенных исследований повышенные титры антител к Chlamydia pneumoniae были обнаружены у 50–70 % больных с ОИМ по сравнению с 7–13 % в контрольной группе [3, 6]. Фрагменты ДНК и жизнеспособные Chlamydia pneumoniae были обнаружены в образцах тканей, полученных при эндартерийэктомиях, аутопсиях, операциях АКШ и трансплантации сердца. У 77,5 % больных с верифицированным атеросклерозом были обнаружены повышенные титры антител к Chlamydia pneumoniae [6, 10].
Целью настоящей работы было оценить диагностическую значимость количественного определения уровня антител и частоту встречаемости повышенного уровня антител к Mycoplasma pneumoniae, Chlamydia pneumoniae при остром коронарном синдроме, а также выявить зависимость между наличием коронарной болезни сердца и развитием острого коронарного синдрома, с одной стороны, и обнаружением активного воспалительного процесса респираторной системы, обусловленного М.pneumoniae, с другой стороны.
Материалы и методы исследования
В исследование было включено 365 больных, поделенных на две группы: первая группа включала 173 человека, у которых определяли уровень антител к Chlamydia pneumoniae, вторая группа включала 192 человека, у которых определяли уровень антител к Mycoplasma pneumoniae. В первую группу вошли 71 пациент с острым коронарным синдромом (ОКС), 72 пациента с хронической ИБС (ХИБС) и 30 человек, не имеющих проявлений ИБС – контрольная группа. Во вторую группу вошли 82 пациента с острым коронарным синдромом (ОКС), 70 пациентов с хронической ИБС (ХИБС) и 40 человек без клинических признаков ИБС.
Исследуемые группы были сопоставимы между собой по половому составу и возрасту: в первую группу вошли 88 мужчин и 85 женщин в возрасте от 41 года до 85 лет, средний возраст составил 65,1 ± 10,3 года; вторая группа включала 98 мужчин и 94 женщины в возрасте от 40 года до 86 лет, средний возраст составил 66,4 ± 9,8 года.
Количество больных с различными формами ИБС и лиц, включенных в контрольные группы, были сопоставимы в обеих исследуемых группах (табл. 1).
Всем обследуемым проводилось стандартное клиническое и лабораторное обследование, включая определение маркеров повреждения миокарда. Инструментальное обследование включало проведение ЭКГ в динамике, суточного мониторирования ЭКГ, эхокардиографии. Наряду с этим пациентам первой группы проводили количественное определение уровня антител к Chlamydia pneumoniae, а пациентам второй группы количественное определение уровня антител к Mycoplasma pneumoniae иммуноферментным методом с помощью диагностических наборов производства компании «Savyon» (Израиль). Во второй группе пациентов учитывали наличие острых и хронических воспалительных заболеваний дыхательной и мочеполовой системы, наличие обострений таковых в течение предшествующих 4 недель, носительство микоплазменной инфекции на момент обследования. Наличие М.pneumoniae исследовали в мазках из зева иммунофлюоресцентным методом и методом ПЦР. Для статистической обработки результатов использовались компьютерные программы «Biostat» и «Microsoft Excel - статистика».
Результаты исследования и их обсуждение
Анализ информативности общепринятых клинических, лабораторных и инструментальных показателей у больных с различными формами ОКС показал следующее (табл. 2).
Наиболее чувствительными при всех формах обострений ИБС оказались клинические признаки: наличие болевого синдрома, нарастание симптомов сердечной недостаточности, вегетативные проявления. При остром коронарном синдроме с подъемом ST (ОКСП ST) с последующим развитием Q-ИМ изменения большинства лабораторных и инструментальных показателей при поступлении отмечались более чем в 70 % случаев. При ИМ без зубца Q при поступлении достаточно информативными были ЭКГ-данные, исследование тропонина I, активности МВ КФК и уровня СРП; тогда как в группе больных с острым коронарным синдромом без подъема сегмента ST (ОКСБП ST) повышение активности МВ КФК, уровня СРП и «свежие» изменения на ЭКГ отмечались более, чем у 50 % пациентов. Наиболее информативным было повышение тропонина I. Эхокардиография в диагностическом плане при ОКСБП ST была информативна менее чем у четверти пациентов. При НС большинство лабораторных и инструментальных показателей было изменено менее чем в 25 % случаев. Эти данные свидетельствуют о недостаточной информативности общепринятых объективных методов в диагностике НС и диктуют необходимость разработки новых диагностических подходов.
Результаты исследования уровней антител к Chlamydia pneumoniae и Mycoplasma pneumoniae у больных с ОКС, ХИБС и у лиц без ИБС показали следующее: отмечалось повышение антител к использованным антигенам во всех группах ОКС по сравнению с группами контроля и ХИБС (табл. 3).
Таблица 1
Клинические формы ИБС в исследуемых группах
|
Группы больных |
Первая группа (Chlamydia pneumoniae) |
Вторая группа (Mycoplasma neumoniae) |
|
ИБС |
143 |
152 |
|
ОКС |
71 |
82 |
|
Инфаркт миокарда с подъемом сегмента ST (ИМспST) |
19 |
22 |
|
Инфаркт миокарда без подъема сегмента ST (ИМбпST) |
17 |
20 |
|
нестабильная стенокардия (НС) |
35 |
40 |
|
ХИБС |
72 |
70 |
|
ПИКС |
24 |
25 |
|
СН |
26 |
24 |
|
СС |
22 |
21 |
|
Контрольная группа |
30 |
40 |
Примечания: ПИКС – постинфарктный кардиосклероз,
СН – сердечная недостаточность,
СС – стабильная стенокардия.
Таблица 2
Частота обнаружения клинических, лабораторных и инструментальных признаков ОКС в общей группе обследуемых (%).
|
Диагностические признаки |
ОКСБП ST |
ОКСП ST |
НС |
Non Q- ИМ |
Q-ИМ |
|
Боль или дискомфорт за грудиной |
85,1 ± 4,8 |
96,6 ± 3,5 |
84,7 ± 6,5 |
82,1 ± 6,8 |
92,4 ± 4,6 |
|
«Свежие» изменения на ST и Т |
60,2 ± 5,7 |
100 |
23,5 ± 6,4 |
94,2 ± 4,7 |
94,8 ± 4,4 |
|
Повышение тропонина I |
88,6 ± 3,5 |
91,2 ± 5,6 |
1,3 ± 0,7 |
91,6 ± 2,3 |
97,3 ± 1,2 |
|
Повышение МВ КФК |
44,6 ± 6,5 |
76,8 ± 7,2 |
17,2 ± 6,4 |
72,6 ± 6,8 |
82,4 ± 6,8 |
|
Повышение СРП |
53,2 ± 6,4 |
70,6 ± 7,7 |
28,1 ± 7,2 |
75,3 ± 8,2 |
81,3 ± 6,4 |
|
Новые зоны гипо- или акинеза по ЭХОКГ |
24,6 ± 6,5 |
48,6 ± 7,3 |
0 |
42,1 ± 7,5 |
50,3 ± 8,3 |
Таблица 3
Антитела к Ср, Мр при различных формах ОКС и в контрольных группах
|
Определяемый показатель |
Группы обследованных |
|||||||
|
Q-ИМ |
Non-Q-ИМ |
НС |
ХИБС |
Без ИБС |
||||
|
Антитела к Ср (ед/опт.пл.) |
1,50 ± 0,07* |
р1 < 0,05; р1.1 < 0,05 |
1,48 ± 0,07* |
р1 < 0,05; р1.1 < 0,05 |
1,18 ± 0,06* |
р1 < 0,05; р1.1 < 0,05 |
0,97 ± 0,03 |
0,78 ± 0,04 |
|
Антитела к Мр (ед/опт.пл.) |
0,176 ± 0,08* |
Р2 < 0,05; р2.1 < 0,05 |
0,164 ± 0,07* |
Р2 < 0,05; р2.1 < 0,05 |
0,159 ± 0,06* |
Р2 < 0,05; р2.1 < 0,05 |
0,093 ± 0,031 |
0,089 ± 0,008 |
Примечания: Р1; Р2 – сравнение групп ОКС с группой ХИБС
Р1.1; Р2.1 – сравнение групп ОКС с группой без ИБС
В группе больных с ОКС средний показатель уровней антител к Ср и Мр оказался достоверно выше, чем в группе больных ХИБС и у лиц без клинических проявлений ИБС. Самые высокие показатели отмечены у пациентов с Q-ИМ и non Q-ИМ. В то же время уровень антител к Ср, Mp у больных с ХИБС был достоверно выше, чем в контрольной группе, что, по-видимому, отражает повреждающее действие хламидийной и микоплазменной инфекции, что играет существенную роль в прогрессировании коронарного атеросклероза. Приведенные результаты согласуются с опубликованными ранее данными (Бабаева А.Р., Давыдов С.И., Емельянова А.Л.) [1, 2, 3, 10], в которых прослеживалась связь между коронарным атеросклерозом и обнаружением антигенов хламидий и микоплазм и антител к ним. Они подтверждают гипотезу о возможной связи ИБС с персистирующей хламидийной либо микоплазменной инфекцией, способствующей повреждению сосудистого эндотелия, либо нарушающей механизмы регуляции его функциональной активности.
Следует отметить, что нарастание антител к Ср и Mp происходит на стадии нестабильной стенокардии, когда у пациентов отсутствуют признаки повреждения миокарда.
В результате проведенного исследования была выявлена патогенетическая связь между процессом нестабильности атеросклеротической бляшки и развитием иммунного воспаления в ответ на воздействие внутриклеточных патогенов.
Это представляется особенно важным потому, что в настоящее время из маркеров воспаления наиболее часто в клинической практике определяют уровень СРП [7, 11]. Известно, что уровень СРП коррелирует с риском развития неблагоприятных событий (смерть, инфаркт миокарда, инсульт), с наличием осложненного стеноза у больных с ОКС в большей степени, чем с распространенностью атеросклероза в коронарных артериях. В связи с этим большинство исследователей рассматривают уровень СРП как показатель нестабильности атеросклеротической бляшки [6, 7, 8, 11].
По данным проведенного нами исследования повышенное содержание антител к Chlamydia pneumoniae было выявлено у 67,6 % больных ОКС против 26,4 % в группе ХИБС и 13,3 % в контрольной группе. Антитела к Mycoplasma pneumoniae были обнаружены в крови у 70,3 % больных ОКС против 33,3 % в группе ХИБС и 22,9 % в контрольной группе. При этом частота выявления антител к указанным патогенам была наибольшей в группе больных с ОИМ (табл. 4).
Таблица 4
Частота обнаружения антител к Chlamydia pneumoniae и Mycoplasma pneumoniae у больных с различными формами ИБС
|
Группы больных |
% положительных результатов выявления антител к Chlamydia pneumoniae |
% положительных результатов выявления антител к Mycoplasma pneumoniae |
|
ИБС |
47,55 ± 4,21 %* |
51,48 ± 4,56 %* |
|
ОКС |
67,61 ± 5,54%* |
70,31± 5,58%* |
|
НС |
62,86 ± 8,17%* |
64,75 ± 7,24%* |
|
ОИМ |
72,22 ± 7,47%* |
76,18 ± 6,54%* |
|
ХИБС |
26,39 ± 5,17% |
33,32± 6,14% |
|
ПИК |
25,26 ± 8,84% |
27,16 ± 7,68% |
|
СН |
26,92 ± 8,69% |
24,87 ± 7,56% |
|
СС |
18,24 ± 8,23% |
20,16 ± 8,43% |
|
Контрольная группа |
13,33 ± 6,14 % |
22,91± 5,24 % |
Примечание:* – p < 0,05 по сравнению с контрольной группой.
С учетом того, что клинические, инструментальные и лабораторные данные играют важную роль в диагностике различных форм ОКС, была изучена связь между уровнем исследованных антител и наиболее значимыми общепринятыми показателями.
По результатам проведенного исследования положительная корреляция средней силы выявлена между уровнем антител к Ср, антител к Мр и выраженностью клинических и лабораторных признаков коронарного синдрома (табл. 5).
Таблица 5
Степень корреляции между уровнем аутоантител, антител к Ср, антител к Мр и выраженностью клинических и лабораторных признаков коронарного синдрома
|
Признак |
Интенсив-ность боли |
Частота приступов |
Продолжи-тельность приступов |
СРП |
КФК МВ |
Тропонин I |
|
Антитела к Ср |
0,540 |
0,503 |
0,523 |
0,621 |
0,635 |
0,658 |
|
Антитела к Mр |
0,564 |
0,512 |
0,521 |
0,598 |
0,619 |
0,642 |
Во второй группе пациентов анализ клинических особенностей заболевания у каждого пациента с уточнением наличия предшествующих воспалительных респираторных процессов по данным анамнеза и медицинской документации был проведен у 82 больных ОКС, у 70 больных ХИБС, у 40 человек контрольной группы и показал следующее. В группе больных ОКС наличие хронического бронхита, хронической обструктивной болезни легких, хронического риносинусита, фарингита имело место у 35 пациентов (42,6 %), в группе ХИБС – у 16 пациентов (22,9 %), в контрольной группе – у 9 человек (22,5 %). Обострение хронического воспалительного процесса либо развитие острого воспалительного заболевания верхних или нижних дыхательных путей, включая пневмонию, выявлено у 18 больных (21,9 %) в группе ОКС, у 11 пациентов (15,7 %) в группе хронической ИБС и у 7 человек (17,5 %) в контрольной группе.
Частота обнаружения М.pneumoniae в мазках из зева обследованных лиц оказалась следующей: в группе ОКС у 21 пациента (25,6 %), в группе ХИБС у 10 пациентов (14,3 %), в контрольной группе у 6 человек (15 %), что не имело статистически достоверных различий, вместе с тем она была несколько выше у пациентов с ОКС.
При сравнении информативности определения антител к Ср, антител к Мр и общепринятыми методами объективной диагностики ОКС были получены следующие данные (рисунок).
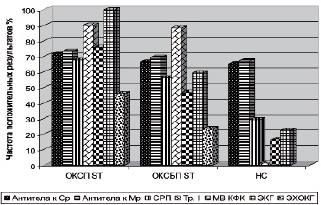
Сравнительная чувствительность метода определения антител к Ср и Мр ткани при диагностике ОКС
Определение антител к Ср и Мр при ОКС с подъёмом сегмента SТ не уступило таким методам объективной диагностики, как определение уровня СРП, тропонина I и активности МВ КФК в крови, достоверно превосходя по чувствительности данные эхокардиографического исследования. Определение уровня антител при ОКС без подъёма сегмента SТ обладало не меньшей чувствительностью, чем ЭКГ-диагностика и определение СРП в крови, будучи более достоверным, чем исследование активности МВ КФК и данные эхокардиографии, лишь уступая количественному определению тропонина I.
Поскольку ОКС является сложным многофакторным процессом, для его диагностики и стратификации рисков может быть полезным использование нескольких иммунологических маркеров, отражающих соответствующие патогенетические звенья.
Заключение
Таким образом, в крови больных с различными клиническими вариантами ОКС обнаружено повышенное содержание антител к Chlamydia pneumoniae и Mycoplasma pneumoniae, превышающее уровень этих антител у больных ХИБС и без ИБС. Частота обнаружения антител в группе ОКС оказалась примерно в 2 раза выше, чем у больных ХИБС и без ИБС. При ОКС чаще обнаруживалась колонизация дыхательных путей Mycoplasma pneumoniae и чаще имела место острая либо обострение хронической инфекции респираторной системы. Полученные результаты свидетельствуют о роли микоплазменной и хламидийной инфекций в возникновении обострений ИБС, а также говорят о значимости метода определения антител к Chlamydia pneumoniae и Mycoplasma pneumoniae в объективизации диагностики ОКС и его отдельных форм.
Рецензенты:
Краюшкин С.И., д.м.н., профессор, заведующий кафедрой амбулаторной и скорой медицинской помощи, ГБОУ ВПО «Волгоградский государственный медицинский университет министерства здравоохранения России», г. Волгоград;
Стаценко М.Е., д.м.н., профессор, заведующий кафедрой внутренних болезней педиатрического и стоматологического факультетов, ГБОУ ВПО «Волгоградский государственный медицинский университет министерства здравоохранения России», г. Волгоград.
Работа поступила в редакцию 05.08.2014.



